当科の特色
女性腫瘍統括局長
穂積 康夫
(ほづみ やすお)
乳がんを中心に様々な乳腺疾患と向き合う患者様を丁寧に診察します
乳がんの初期治療、転移・再発乳がんの治療は世界標準の治療を行っています
乳がんの治療は手術のみで完結することは少なく、放射線治療、薬物治療などの集学的治療が必要であり、さらに、他癌腫に比して、長期的なフォローが必要です。当科では、2名の乳腺専門医と複数の専攻医による診断・手術に加え、薬物療法、緩和医療まで幅広く対応しています。日本乳癌学会乳癌診療ガイドラインやASCO、NCCNガイドラインに準じた世界標準の治療を提案するとともに、乳腺外科、腫瘍内科、放射線治療科、遺伝子診療部、各認定看護師と定期的に乳腺カンファレンスを開催し、診療科横断的な連携を円滑にすすめ、最善の治療方針を検討しています。
診断ではトモシンセシスの可能なマンモグラフィ、超音波検査、針生検の他、画像ガイド下吸引針生検を行っています。さらに放射線診断部との協力でステレオガイド下マンモトームや高精細3Tの乳腺MRI、MRガイド下生検、CTガイド下生検を行い、正確な診断を心がけています。
手術は画像診断を駆使して適切な切除範囲を設定するとともに、RIと色素の併用法によるセンチネルリンパ節生検を行い、低侵襲手術を実践しています。また、形成外科の協力を得て、乳房再建手術を積極的に行っています。全国規模の多施設共同臨床試験グループ(JCOG、JBCRG、CSPOR-BC、など)に参加し、新たな標準治療の確立を目指した臨床試験の登録を積極的に行っています。
遺伝性乳がん卵巣がん症候群(HBOC)の患者様への診療を行っています
遺伝子診療部と協力し、遺伝性乳がん卵巣がん症候群(HBOC)の患者様への診療(リスク診断、BRCA遺伝学的検査、遺伝カウンセリング)を提供しています。
2020年4月から遺伝性乳がん卵巣がん症候群(HBOC)の既発症者に対するリスク低減乳房切除術(RRM)・乳房再建術ならびにリスク低減卵管卵巣摘出術(RRSO)が保険収載となり、経済的負担の軽減のみならず、乳がん・卵巣がんのリスクへの精神的負担を軽減することが期待されています。
信頼性のある医療を提供

多職種によりカンファレンスで
治療方針等を共有しています
患者さんの希望を考慮しながら
治療法を決めていきます
スタッフ紹介

女性腫瘍統括局長
穂積 康夫
(ほづみ やすお)
専門領域
- 乳腺外科
- 分泌外科
- 乳癌薬物療法
- 臨床試験
資格
- 日本外科学会 外科専門医・指導医
- 日本乳癌学会 乳腺専門医・指導医・評議員
- 日本がん治療認定医機構 がん治療認定医
所属学会
- 日本外科学会
- 日本乳癌学会
- 日本内分泌外科学会
- 日本臨床外科学会
- 日本癌治療学会
- 日本臨床腫瘍学会
- 米国臨床腫瘍学会(ASCO)アクティブメンバー
- 欧州臨床腫瘍学会(ESMO)アクティブメンバー
(非常勤医師)
橋本 幸枝
(はしもと さちえ)
専門領域
- 乳腺甲状腺内分泌外科
資格
- 日本外科学会 外科専門医
- 日本乳癌学会 乳腺専門医
- 日本人類遺伝学会 臨床遺伝専門医
- 日本がん治療認定医機構 がん治療認定医
- 日本乳がん検診精度管理中央機構 検診マンモグラフィ読影認定医
所属学会
- 日本外科学会
- 日本乳癌学会
- 日本人類遺伝学会
- 日本内分泌外科学会
- 日本超音波医学会
主な対象疾患・治療法
乳がん
乳がんについて
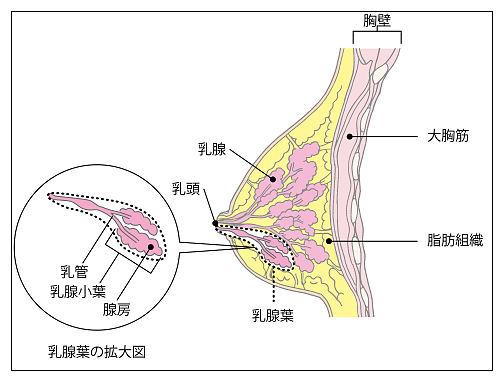
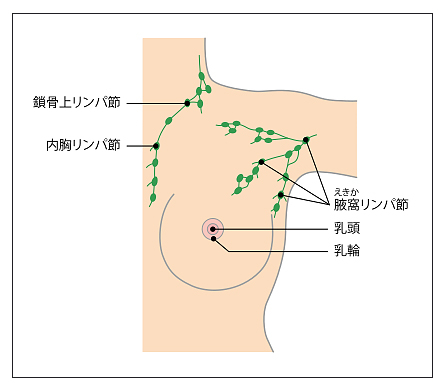
乳房の構造と周囲のリンパ節
乳房は、母乳(乳汁)をつくる乳腺と、それを包む脂肪組織からなります。乳腺は、乳頭から放射状に張り巡らされている15〜20の乳腺葉に分かれています。乳腺葉は、乳管と乳腺小葉からできています。(イラストA)。また、乳房には、多くのリンパ管が通っており、乳房の外側のリンパ節のほとんどが腋窩リンパ節(わきの下のリンパ節)に集まっています。このほかに、乳房の内側の胸骨の隣にある内胸リンパ節と、鎖骨の上にある鎖骨上リンパ節があります。(イラストB)
出典:国立がん研究センター がん情報サービス
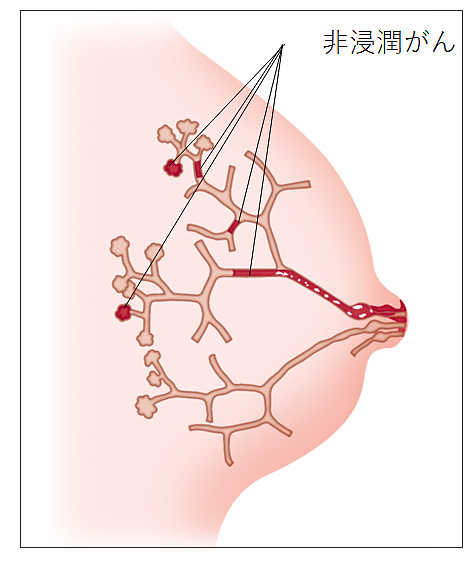
乳がんとは
乳がんは乳腺の組織にできるがんで、多くは乳管から発生しますが、一部は乳腺小葉から発生します(イラストC)。乳がんは大きく非浸潤がんと浸潤がんに分けられます。非浸潤がんは、がん細胞が乳管や乳腺小葉にとどまっているがんです。浸潤がんは、乳管や乳腺小葉の周囲まで広がっているがんです(イラストD)。
(イラストD)
症状
乳がんの主な症状は、乳房のしこりです。ほかには、乳房にえくぼやただれができる、左右の乳房の形が非対照になる、乳頭から分泌物が出る、などがあります。
乳がんは自分で見つけることのできるがんの1つです。日頃から入浴や着替えのときなどに、自分の乳房を見たり触ったりして、セルフチェックを心がけましょう。
ただし、セルフチェックでは見つけられないこともあるため、定期的に乳がん検診を受けることも重要です。乳房のしこりは、乳腺症など、乳がん以外の原因によっても発生することがあります。
乳がんの検査
視診・触診
視診では、えくぼやただれの有無、乳房の形の左右の差、乳頭からの分泌物の有無を、目で見て観察します。触診では、指で乳房からわきの下を触って、しこりの有無や大きさ、硬さ、動き方などを確認します。
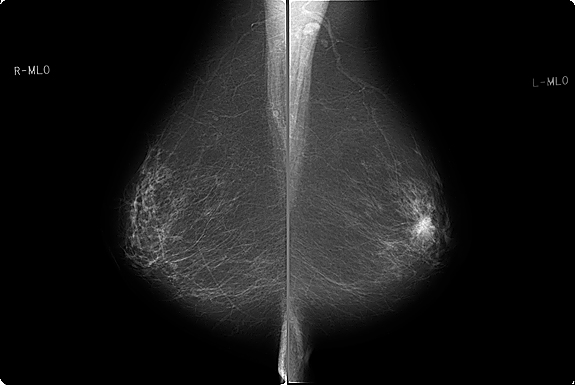
マンモグラフィー
マンモグラフィは、病変の位置や広がりを調べるために行う乳房専用のX線検査です。乳腺の重なりを少なくするために、2枚の板の間に乳房を挟んで圧迫し、薄く伸ばして撮影します。視診・触診で発見しにくい小さな病変や、超音波検査では発見しにくい微細な石灰化(乳房の一部に微細なカルシウムが付着したもので、乳がんでみられることがあるもの)を見つけることができます。
超音波(エコー)検査
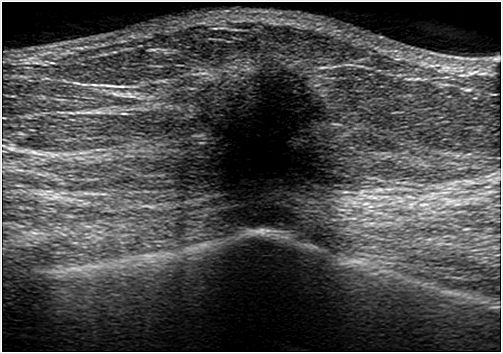
超音波検査では、乳房内の病変の有無、しこりの性状や大きさ、わきの下など周囲のリンパ節への転移の有無を調べます。乳房の表面から超音波を発生する器械(プローブといいます)をあてて、超音波の反射の様子を画像で確認します。
超音波検査では、乳腺は白く、多くの乳がんは黒く写るため、マンモグラフィで高濃度乳房とされる場合では、超音波検査の方が乳がんの発見に役立つことがあります。放射線による被ばくの心配がないため、妊娠中でも検査が可能です。
乳がんの治療
基本的な考え方
乳がんと診断され、治癒を目指して最初に受ける治療を「初期治療」といいます。乳がんの初期治療は、手術や放射線療法などの「局所治療」と、薬を用いる「全身治療」を組み合わせて進めるのが基本です。
一般に、乳がんと診断されたときには、がん細胞がすでに乳房の外に広がっている可能性がある〝全身病〟であることがわかっています。これらの治療は、すでに起こっているかもしれない微小転移を根絶し、乳がんを完全に治すこと(治癒)を目指すものです。
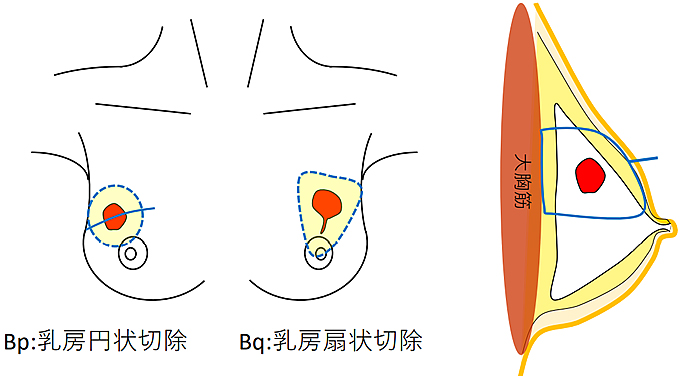
手術 :乳房部分切除術(乳房温存手術)と乳房全切除術
乳房部分切除術(乳房温存手術)は、乳房の一部を切除する手術方法です(イラストE)。腫瘍から2cm離れたところで切除します。がんを確実に切除し、患者さんが美容的に満足できる乳房を残すことを目的に行います。通常、手術後に放射線治療を行い、残された乳房の中での再発を防ぎます。また、がんをしっかりと切除していれば、乳房全切除術を行った場合と予後に差はありません。
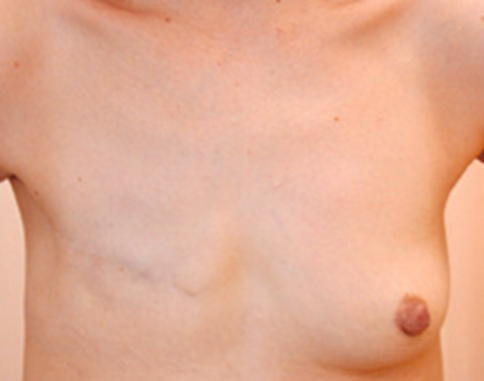
乳房全切除術は、乳房をすべて切除する手術方法です(イラストF)。乳がんが広範囲に広がっている場合や、多発性(複数のしこりが離れた場所に存在する)の場合に行います。
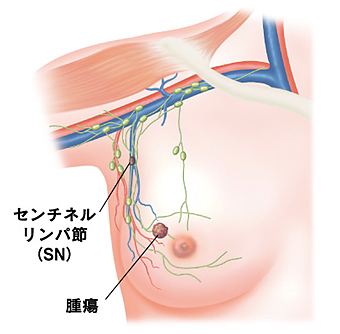
手術:センチネルリンパ節生検と腋窩リンパ節郭清
乳房内からがん細胞が最初にたどりつくリンパ節をセンチネルリンパ節といいます。
画像診断で腋窩リンパ節への転移がないと判断された場合は、センチネルリンパ節生検を行います(イラストG)。センチネルリンパ節生検の結果で、転移がないか、あるいは転移があってもわずかであるとわかった場合は、腋窩リンパ節郭清(腋窩リンパ節を切除する手術)をしなくてよくなります。
手術前の画像診断、センチネルリンパ節生検で腋窩リンパ節にがんが転移していると診断された場合は、腋窩リンパ節郭清を行います。
■リンパ浮腫■
リンパ節郭清は、術後、腕が浮腫むことがあり(リンパ浮腫(イラストH))、患者さんの生活に影響を及ぼす可能性があります。
皮膚に傷をつくると、血液の循環量が増え、リンパ浮腫が生じやすくなるので、スキンケアを心がけ、できるだけ傷をつくらないようにすることが予防になります。
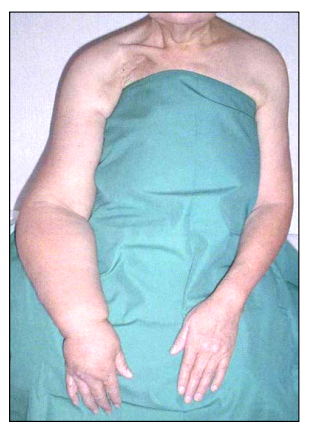
リンパ浮腫(イラストH)
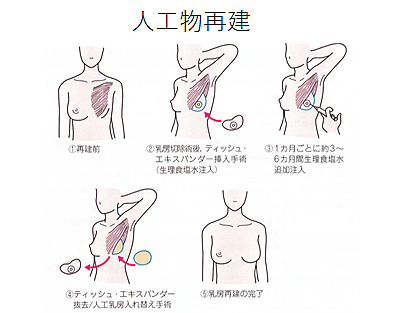
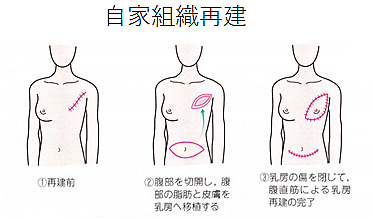
乳房再建手術
乳がんの手術によって失われた乳房を、形成外科の技術によって再建することをいいます。乳房再建は、再建する時期や手術の回数、再建方法によって、さまざまな組み合わせがあります。
再建を希望される場合は、主治医と形成外科の専門医を交え、それぞれのメリットやデメリットについて説明を受けたうえで、適した再建時期と方法を選択することが大切です。
出典:日本乳癌学会、患者さんのための乳がん診療ガイドライン
放射線療法
手術後の放射線療法は、温存した乳房や、切除した胸の範囲(胸壁)、そのまわりのリンパ節(鎖骨の上のリンパ節など)からの再発を防ぐために行います。放射線療法がすすめられるのは、乳房温存手術を受けた方、乳房全切除術を受けた方の場合、わきの下のリンパ節に転移があった方、しこりが大きかった(5cm以上)方などが適応となります。
通常は1日1回、約十数回~30回放射線をあてます。放射線をあてている時間は、1回に1~3分程度です。多くの場合、通院で行います。
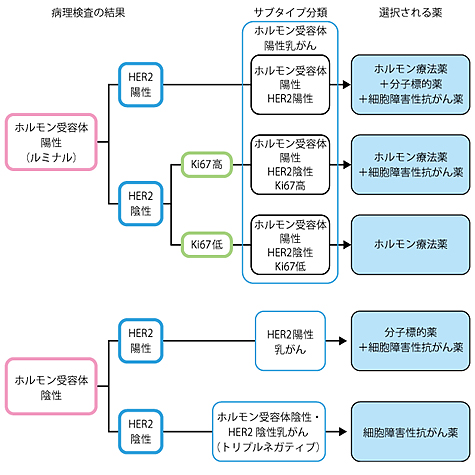
乳がんの性質による薬物療法の選択
初期治療では、目に見えない転移を根絶し再発を予防するためや、手術を可能にするために薬物療法を行います。
再発・転移乳がんにおいて、遠隔転移の場合は、がんの進行を抑えながら、がんの症状を和らげて、がんとうまく付き合うために薬物療法を行います。薬物療法を行うときは、がん細胞の特性(性質)(ホルモン受容体やHER2の有無)、患者さんのからだの状態(閉経の状態や内臓の機能)、患者さんの希望などを考えて、治療効果と患者さんのクオリティ・オブ・ライフ(QOL:生活の質)とのバランスがとれた治療法を選びます。
薬物療法には、ホルモン療法薬、分子標的薬、抗がん薬(細胞障害性抗がん薬)などが使われます。
出典:国立がん研究センター がん情報サービス
乳がんの再発
乳がんの再発
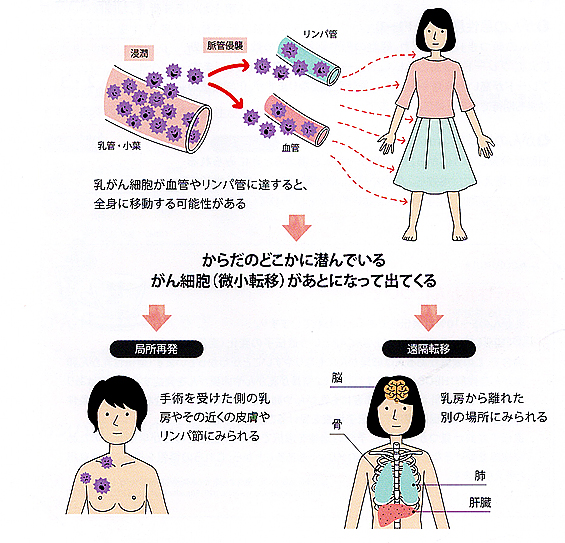
「再発」とは、目に見えないがん細胞が、乳がんになった最初の時点からからだのどこかに潜んでいて(微小転移といいます)、手術を受けたあとに出てくることをいいます。再発の場所によって、局所再発と遠隔転移にわけられます。
局所再発した乳がんに対しては、手術で再発部位を切除し、必要に応じて放射線療法や薬物療法を行って治癒を目指します。
遠隔転移した乳がんの場合は、全身に広がったがん細胞をすべて追い出すことは難しいため、薬物療法を中心にかんの進行を抑え、症状を和らげながら、よい状態を維持することを目指します。
緩和ケア・支持療法
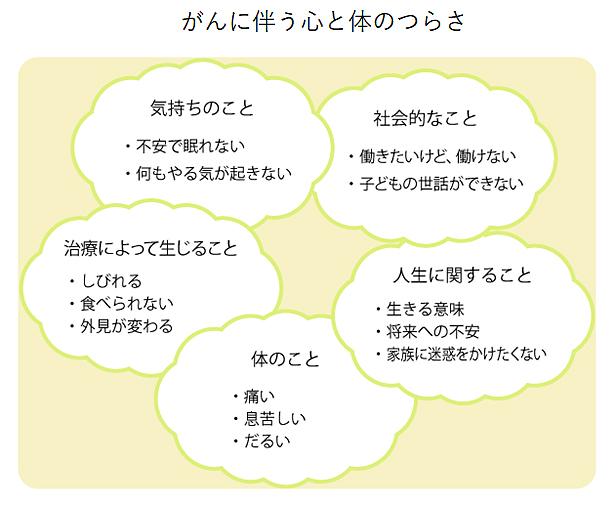
緩和ケアとは、がんと診断されたときから、クオリティ・オブ・ライフ(QOL:生活の質)を維持するために、がんに伴う体と心のさまざまな苦痛に対する症状を和らげ、自分らしく過ごせるようにする治療法です。がんが進行してからだけではなく、がんと診断されたときから必要に応じて行われ、希望に応じて幅広い対応をします。
なお、支持療法とは、がんそのものによる症状やがん治療に伴う副作用・合併症・後遺症による症状を軽くするための予防、治療およびケアのことを指します。
本人にしかわからないつらさについても、積極的に医療者へ伝えましょう。
出典:国立がん研究センター がん情報サービス
診療実績
令和6年度実績
令和6年度の手術症例
| 乳腺手術 | ||
|---|---|---|
| 悪性 (119) | 全摘出術 | |
| 全摘+腋窩リンパ節郭清 | 10 | |
| 全摘+センチネルリンパ節生検 | 47 | |
| 全摘+センチネルリンパ節→腋窩リンパ節郭清 | 7 | |
| 全摘+センチネルリンパ節→腋窩リンパ節郭清+再建 | 3 | |
| 全摘+センチネルリンパ節生検+再建 | 5 | |
| 全摘+再建 | 0 | |
| 部分切除術 | ||
| 部分+腋窩リンパ節郭清 | 1 | |
| 部分+センチネルリンパ節 | 45 | |
| 部分+センチネルリンパ節→腋窩リンパ節郭清 | 0 | |
| 腋窩リンパ節摘出術 | 1 | |
| 良性 (4) | 4 | |
| 手術総数(乳腺手術112) | 123 | |
臨床研究
業績
お知らせ
- 当院広報誌 ほっとタイムズ(Vol.38)の特集で「乳がん」について取り上げました。乳がんの症状や治療法など分かりやすく解説しています。