当科の特色
部長
手術部長
集中治療部長
山崎 裕一朗
(やまさき ゆういちろう)
●レミマゾラム(アネレム®)の使用量(出荷量)・持続創部浸潤麻酔用カテーテルの使用量全国有数の病院で麻酔を研修してみませんか。
●小児を除いた外科系すべての診療科の、特に悪性腫瘍の手術における麻酔管理を担当しています。
安全に手術を受けていただけるよう務めています
手術時の患者さんが安全に手術を受けていただけるように全力で診療に当たるとともに、周術期と呼ばれる手術前後の期間を少しでも快適に過ごしていただけるように努力しています。
また、手術部の安全管理・効率運営に積極的に携わるとともに、集中治療部での患者管理ならびに運営にも携わっています。
麻酔科について
主に手術中の患者さんの全身管理を手術室で担当しています。全身麻酔中の患者さんは自ら状況を訴えることが出来ないため、その状況を代弁し適切な状況になるような管理を行っています。そのために周術期管理として術前の経口補水などや術後疼痛管理などにも関わっています。特に侵襲の大きな手術に関しては術後疼痛管理にはPCAポンプ(患者管理型疼痛コントロールポンプ)を積極的に用い、2016年度からはこのポンプを付けている間は1日に1回は麻酔科医が回診を行っています。
基本的に予定手術に関しては全例、麻酔科医による診察を行っています。その際用いている説明のパンフレットなどもホームページから見ることが出来ます。また、喫煙は手術後の肺炎の危険性を上げ、死亡率さえもあげます。本人が喫煙していなくても受動喫煙も同様の危険性をもたらします。ぜひ禁煙をお願いします。また、術前に中止したほうが良い事がある薬(術前中止薬一覧)に関しても病院の手術室のホームページに禁煙のお願いとともにアップしています。現在内服している薬がある場合は、手術の前に外来受診時にすべてお見せいただくとともに(お薬手帳など)麻酔科の術前外来でもお見せいただくようにお願いします。
若手麻酔科医師の育成
茨城県は人口に対し医師数自体も少ないですが、医師に対する麻酔科医数の割合も全国に比べて少なく、その結果として麻酔科医数は人口に対して非常に少ない状況にあります。そのような状況の中、今後研修医などに麻酔科の魅力を伝えられ、若手の医師を育てていけるような努力をするとともに、これまで以上に多くの学会・研究会での発表や参加を通じて最新の知見を取り入れる努力をしていきます。
認定施設
日本麻酔科学会認定研修施設、日本集中治療医学会認定研修施設
スタッフ紹介
部長
手術部長
集中治療部長
山崎 裕一朗
(やまさき ゆういちろう)
専門領域
- 臨床麻酔
- 集中治療医学
- 災害医療
資格
- 日本専門医機構 麻酔科専門医
- 日本麻酔科学会 認定医・指導医
- 日本集中治療医学会 集中治療科専門医
- 日本DMAT隊員
所属学会
- 日本麻酔科学会
- 日本集中治療医学会
- 日本臨床麻酔学会
- 日本災害医学会
- 日本中毒学会
- 日本DMAT隊員
部長(重症患者管理担当)
萩谷 圭一
(はぎや けいいち)
専門領域
- 臨床麻酔
- 集中治療医学
資格
- 日本専門医機構 麻酔科専門医
- 日本集中治療医学会 集中治療科専門医
- ICD(インフェクションコントロールドクター)
所属学会
- 日本麻酔科学会
- 日本集中治療医学会
部長(周術期管理担当)
横内 貴子
(よこうち たかこ)
専門領域
- 臨床麻酔
資格
- 日本専門医機構 麻酔科専門医
- 日本麻酔科学会 指導医
所属学会
- 日本麻酔科学会
- 日本臨床麻酔学会
- 日本ペインクリニック学会
- 日本手術医学会
医長
我那覇 卓
(がなは たくみ)
専門領域
- 臨床麻酔
資格
- 日本麻酔科学会 麻酔科専門医・認定医
所属学会
- 日本麻酔科学会
- 日本臨床麻酔科学会
- 日本心臓血管麻酔科学会
医員
角田 健太
(つのだ けんた)
専門領域
- 臨床麻酔
所属学会
- 日本麻酔科学会
医員
小野 晴香
(おの はるか)
専門領域
- 臨床麻酔
所属学会
- 日本麻酔科学会
- 日本心臓血管麻酔学会
医員
山本 陸雄
(やまもと りくお)
専門領域
- 臨床麻酔
所属学会
- 日本麻酔科学会
医員
根本 哲郎
(ねもと てつろう)
専門領域
- 臨床麻酔
所属学会
- 日本麻酔科学会
医員(専攻医)
百目鬼 望
(どうめき のぞみ)
専門領域
- 臨床麻酔
所属学会
- 日本麻酔科学会
(非常勤医師)
岡田 美奈子
(おかだ みなこ)
専門領域
- 臨床麻酔
所属学会
(非常勤医師)
黒河 春香
(くろかわ はるか)
専門領域
- 臨床麻酔
所属学会
(非常勤医師)
八幡 愛実
(やはた まなみ)
専門領域
- 臨床麻酔
所属学会
- 日本麻酔科学会
- 日本区域麻酔学会
- 日本心臓血管麻酔学会
主な対象疾患・治療法
当院の手術麻酔の特徴として、地域がんセンターが併設されているため、悪性腫瘍手術の割合が高いことが挙げられます。その中でも特に消化器外科の肝・胆・膵の手術が多くなっています。そのため出血量が多い手術も多く、術中の輸液管理・循環管理の大変な症例も多くあります。当科ではGIFTASUPをはじめERAS、CDCガイドライン、術後感染予防抗菌薬適正使用など多くの国内・国際ガイドラインや推奨に基づいた医療を行うことで、合併症の減少や予後の改善に寄与できるように努力しています。また、当院の手術は全身麻酔を用いて行う手術の割合が非常に多いのも特徴です。そして他の多くの急性期病院と同様当院でも年々手術件数は増加しており、さらに低侵襲手術の導入などもあり総手術時間も増加しています。
我々麻酔科は、術前診察、手術麻酔、術後回診といった周術期管理に加え、集中治療部管理にも参加し、重症患者さんの全身管理にも関わっていて、平日の日中の管理及び休日・夜間に関しても多くを麻酔科医師が集中治療室に常駐しています。 また、こころの医療センターでの修正電気けいれん療法の麻酔も行っています。
リンク
茨城県立中央病院 手術部
筑波大学付属病院 麻酔科
麻酔科の沿革
2011年度~2024年度
2011年度
- 手術部門システム(ORSYS)で術前・術後を含む麻酔記録を管理
- 手術部の一足制を採用
- 患者管理型疼痛管理機器(PCAポンプ)を10台導入
- 術前経口補液を開始
- 術中の輸液にアミノ酸輸液、1%ブドウ糖加リンゲル液を採用
- 独自の抄読会を開始
2012年度
- BISモニターを全手術室に配置
- 観血的動脈圧測定用のカニュレーション時の消毒をCDCガイドラインに準拠した形に変更
- ICUが集中治療医学会研修認定施設として認可
- ICUでAPACH II による重症度評価を開始
- 手術室での業者立会いを医療機器業公正取引協議会の基準に合うように変更
- 麻酔科管理症例全例にSurgical Apgar Scoreの記載を開始
- 緊急時の輸血マニュアルの改訂と血液型抗D抗体の麻酔記録上への反映を実施
- 更に患者管理型疼痛管理機器(PCAポンプ)を5台追加導入
2013年度
- 人工膠質液ボルベンの採用
- 手術部門システムでスケジュール調整、看護記録を開始
- ICUで国際栄養調査に参加
- 更に患者管理型疼痛管理機器(PCAポンプ)を10台追加導入
2014年度
- 全部屋に筋弛緩モニターを配置
- プロトロンビン時間を手術室内で測定できるようになる
2015年度
- 国際栄養調査に参加
- 薬剤の取り扱いを厳格化
2016年度
- 術後感染予防抗菌薬適正使用のための実践ガイドラインに基づいた抗菌薬使用を開始した
- ICU勤務医の平日日勤帯の多くを麻酔科医が担当するようになる。
- ICUでICDSCによるせん妄の評価を開始した。
- 術後PCAポンプのついている間は麻酔科医が術後回診をするようにした。
2017年度
- ICUで経腸栄養に関するフローチャートを作成した
- ICU勤務医の平日日勤帯のほぼすべてを麻酔科医が担当するようになる
- 手術部門システムの改修手術開始3時間後の抗菌薬投与、カフ圧チェックなどのアラートを出すように手術部門システムを改修した
- SSI(手術部位感染)のサーベイランス結果をFeedback開始した。
- 手術室、ICUでの災害時のアクションカードを作成した。
- 手術室での小児の手術の親の同伴入室に関する取り決めを行った。
2018年度
- SSI(手術部位感染)予防のための取り組みを開始した(二重手袋、手袋交換、消毒薬の見直し、術前禁煙の徹底など)。
- 術中大量出血の際に使用するボードを作成した。
2019年度
- ICUで早期離床・リハビリテーション加算を算定できる体制を看護局、リハビリテーション科とともに作る
- ICU敗血症が疑われる際の診療マニュアルを改訂
- すべての手術室の麻酔器の更新
2020年度
- COVID-19診療に対応した手術室診療やCOVID-19の重症患者さんの診療に関わった
2021年度
- 患者管理型疼痛ポンプ(PCAポンプ)の更新
- 循環モニター(ヘモスフィア)の更新
2022年度・2023年度
- 術後回診に手術看護認定看護師が参加
2024年度
- 麻酔科医室の環境・設備を改良
診療実績
手術件数(過去5年の実績)
| 令和2年度 | 令和3年度 | 令和4年度 | 令和5年度 | 令和6年度 | |
|---|---|---|---|---|---|
| 全手術件数(※) | 3,057件 | 3,401件 | 3,545件 | 3,620件 | 3,641件 |
| 麻酔科管理件数(※) | 2,446件 | 2,569件 | 2,624件 | 2,675件 | 2,686件 |
| 内緊急・時間外 | 619件 | 709件 | 553件 | 522件 | 679件 |
| 総手術時間 | 7,096時間31分 | 7,376時間58分 | 7,381時間16分 | 7,567時間14分 | 7,764時間23分 |
| こころの医療センターでの麻酔件数 | 417件 | 389件 | 359件 | 380件 | 337件 |
※こころの医療センターでの症例を除く
令和6年度 麻酔科管理件数の内
| 全身麻酔のみ(吸入) | 818件 |
|---|---|
| 全身麻酔のみ(TIVA) | 1,039件 |
| 全身麻酔(吸入) +硬膜外、脊髄くも膜下麻酔、伝達麻酔 | 314件 |
| 全身麻酔(TIVA) +硬膜外、脊髄くも膜下麻酔、伝達麻酔 | 455件 |
| 脊髄くも膜下硬膜外併用麻酔 | 20件 |
| 硬膜外麻酔 | 1件 |
| 脊髄くも膜下麻酔 | 32件 |
| 伝達麻酔 | 2件 |
| 開頭手術 | 53件 |
| 帝王切開の麻酔 | 41件 |
| 心臓・大血管手術の麻酔 | 50件 |
| 開胸手術の麻酔 | 212件 |
| 開胸+開腹手術の麻酔 | 3件 |
| 開腹(除:帝王切開)手術 | 1,160件 |
| 頭頸部・咽喉頭手術 | 263件 |
| 胸壁・腹壁・会陰手術 | 317件 |
| 脊椎手術 | 92件 |
| 四肢(含:末梢血管)手術 | 437件 |
臨床研究
麻酔科臨床研究発表実績
茨城県立中央病院臨床研究発表実績まとめ
患者さんへ
麻酔とは
手術という痛みを伴うストレスから体を守り、全身状態を日常通りに維持することを目的とした医療です。 手術中は刻一刻と患者さんの全身状態は変化します。つまり、麻酔とはそのような状況に対して、リアルタイムで状況を把握し、生命と安全を保つために治療を行うことを指します。
麻酔科術前外来について
麻酔科医による管理が必要な手術を受ける場合は、手術の前日までに麻酔科術前外来を受診して頂きます。
麻酔科術前外来では、診察の前に麻酔の説明パンフレットを読んで頂きます。その後、問診票を元に診察を行い、手術内容や検査結果を踏まえて、患者さん個々の麻酔のリスクについてご説明します。
- 外来担当医と手術当日の麻酔担当医は異なる場合があります。
- 診察時にお渡ししている「麻酔の説明書」
術前外来でお読みいただいている簡易版のパンフレット(スライド)をご覧いただけます
日本麻酔科学会のホームページも併せてご覧ください
(外部サイト「日本麻酔科学会」)
術前中止薬について
術前禁煙のお願い
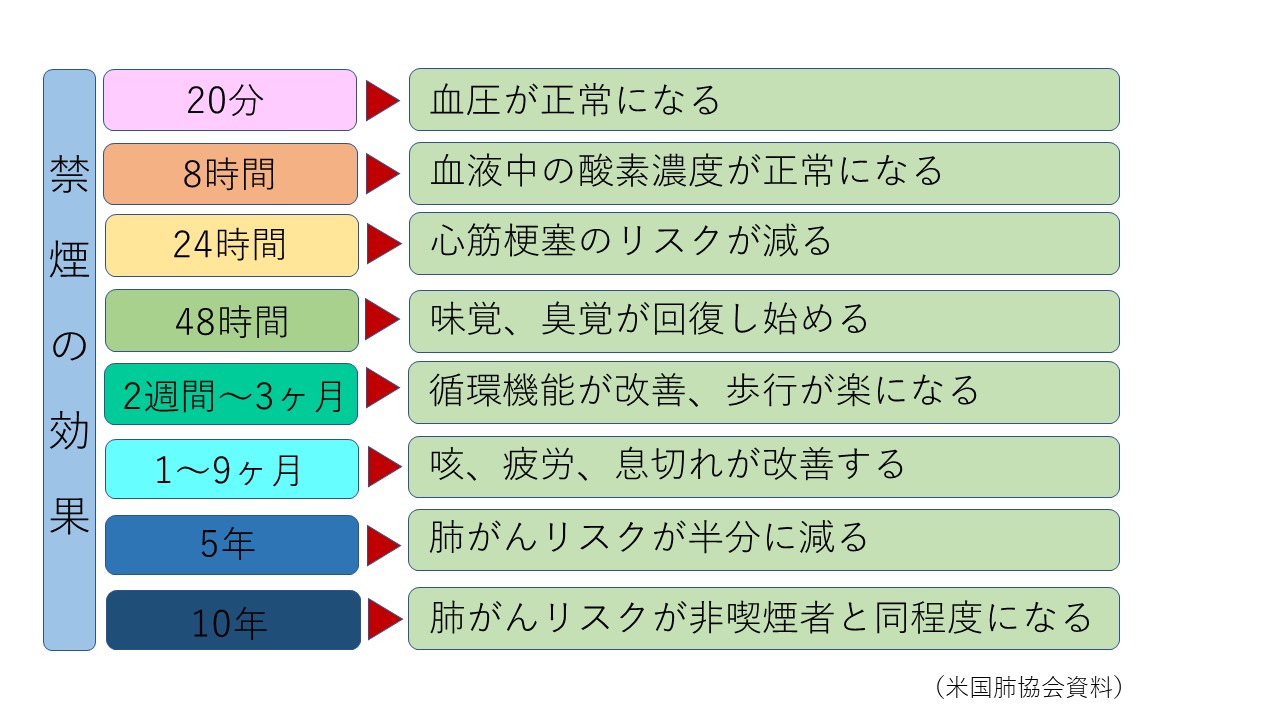
患者さんご本人もしくは同居しているご家族の方が手術を受けられることが決まりましたら、すぐに禁煙をおねがいします。また一緒に暮らすご家族の方が手術を受けられる場合にも、手術を受けられる家族の方のためにも禁煙をお願いします。
手術は病気を治すために行うものですが、喫煙はそれを妨げる一因になります。喫煙をしていると他に何も病気を持っていなくても、米国麻酔科学会の術前状態分類(ASA-PS)で2となり、手術中および手術後の死亡率は、喫煙をしない他に病気を持っていない患者さん(ASA-PS1)に比べ統計上約10倍になります。具体的には整形外科領域では偽関節、骨癒合障害、創感染、肺炎、脳卒中、術後1年後の死亡率の全てが悪化することが知られています。その他、脳神経外科手術や心臓手術、非心臓手術でも遅発性の神経障害が多くなったり、1年後の生存率が低くなることが知られています。また、受動喫煙は能動喫煙と同様に影響があり、心臓の血管の障害や呼吸器合併症が増えることが知られています。
しかし、術前に禁煙することによって、様々な合併症の発生頻度を減少させることが出来ます。術前4~8週間の禁煙によって呼吸器系の合併症は減少することが知られています。禁煙によりその他の合併症も減少することが知られていて、何より創治癒改善をもたらします。そのため可能なら今すぐ、手術の4週間前には禁煙をしていただくことによって、手術療法による病気の治癒をよくすることが出来ます。
4週間前に喫煙が出来なかったら意味が無いかというと、そうではありません。喫煙による影響のうち一酸化炭素とニコチンは組織への酸素の運搬を減少させ、組織での酸素の消費量を増加させるが、その半減期は短く禁煙後2~3日で酸素需給に関しては改善すると言われています。禁煙期間が短くなってしまうから意味が無いと考えずに、とにかく禁煙をして頂けるようにお願いします。
以上のことから、日本麻酔科学会では周術期禁煙ガイドラインを定め、下記の10項目の認識の確立が重要として啓蒙活動をしています。
- 喫煙で種々の周術期合併症は増加し、術後の回復が遅延する。
- 術前患者には喫煙の有無を確認し、喫煙者には禁煙の意義と目的を理解させ、禁煙を促す。
- 手術前の、いつの時点からでも禁煙を開始することは意義がある。
- 手術直前の禁煙でも周術期合併症の増加はみられない。
- 可能な限り長期の術前禁煙は、周術期合併症をより減少させる。
- 受動喫煙も能動喫煙と同様に手術患者に悪影響を及ぼす。
- 敷地内禁煙などの無煙環境の確立は重要である。
- 禁煙指導は術前禁煙を促進し、術後の再喫煙率を低下させる。
- 周術期禁煙を契機とし、生涯の禁煙を目標にする。
- 周術期医療チームや外科系医師、禁煙外来など他科や他職種と協同して周術期禁煙を推進する。
下記の日本麻酔科学会のサイトに周術期禁煙ガイドライン全文が載っていますので、ご一読ください。
研修医教育への協力のお願い
新医師臨床研修制度とは
平成16年より、診療に従事しようとする医師は、2年以上の臨床研修を受けなければならないと定められ、当院は臨床研修病院としての責務も担っています。そのため麻酔科を専門としていない初期研修医が麻酔の研修を受けている場合があります。
内科、外科及び救急部門(麻酔科を含む。)、小児科、産婦人科、精神科及び地域保健・医療については、必ず研修を行うこととし、研修期間はそれぞれの科目について少なくとも1ヶ月以上とすること、と定められており、麻酔科でも全身管理、気道管理などについて学びます。
初期研修医は、必ず麻酔科を専門にしている医師とペアになって診療に当たります。皆様の研修への御理解と御協力をお願い致します。ご不明な点は、病院までおたずね下さい。