はじめに
当院のがんセンターは平成7年4月に全国で初めて分散式がんセンターとして、肝臓、胆嚢、膵臓、肺などの難治性癌に対する高度専門医療を行う事を目的に併設されました。(他に、日立総合病院、土浦協同病院、筑波メディカルセンター病院にも併設)
当初、総合病院に併設されたがんセンターであったため、がん診療に集中できるのか懸念されていました。しかし、高齢化や医療の高度化に伴い、循環器疾患や代謝内分泌疾患、腎機能障害などの合併症を持つがん患者さんに対する総合的な治療が不可欠となっていて、当センターは都道府県がん診療連携拠点病院として、茨城県のがん診療の中心的役割を果たすことが可能な体制となっています。

歴史
| 1990年 | 9月 | 「茨城県がん専門医療施設整備要綱」に基づき、地域がんセンターの指定 |
|---|---|---|
| 1992年 | 11月 | 全国がん(成人病)センター協議会加盟 |
| 1995年 | 4月 | 地域がんセンター開設(100床) |
| 2003年 | 8月 | 地域がん診療拠点病院の指定 |
| 2006年 | 2月 | 地域がん診療連携拠点病院の指定 |
| 2008年 | 2月 | 都道府県がん診療連携拠点病院の指定 |
主な設備
①強度変調放射線治療(IMRT)装置
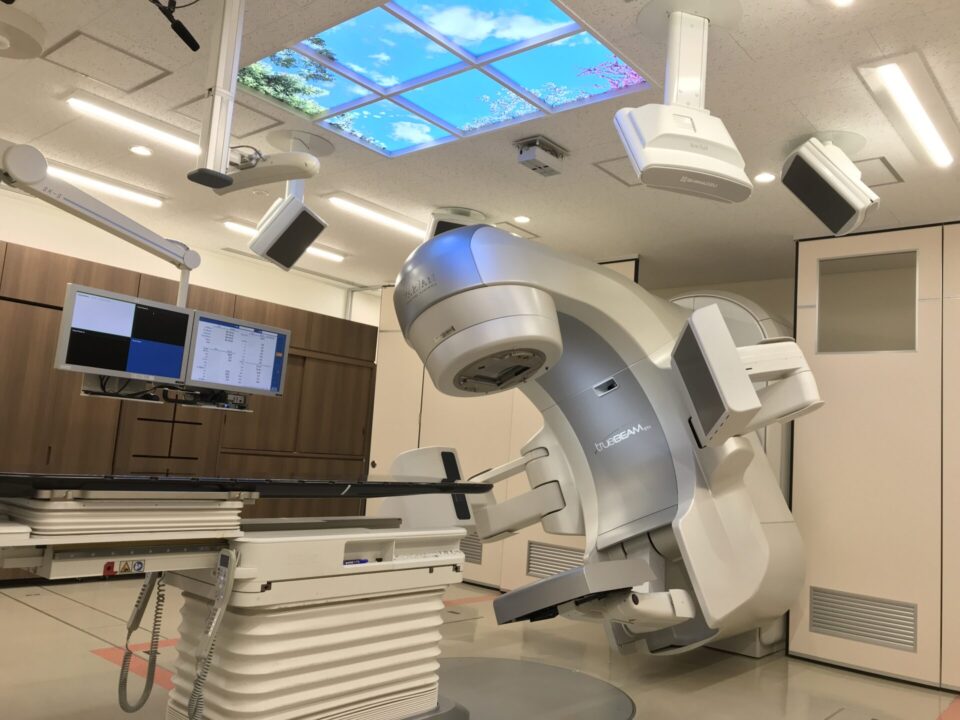
腫瘍の形に適した放射線治療を行う新しい照射方法で、正常組織への照射を減らし、がん病巣に適切な照射が可能で、治療効果の増強が見込まれます。
②64列 dual CT
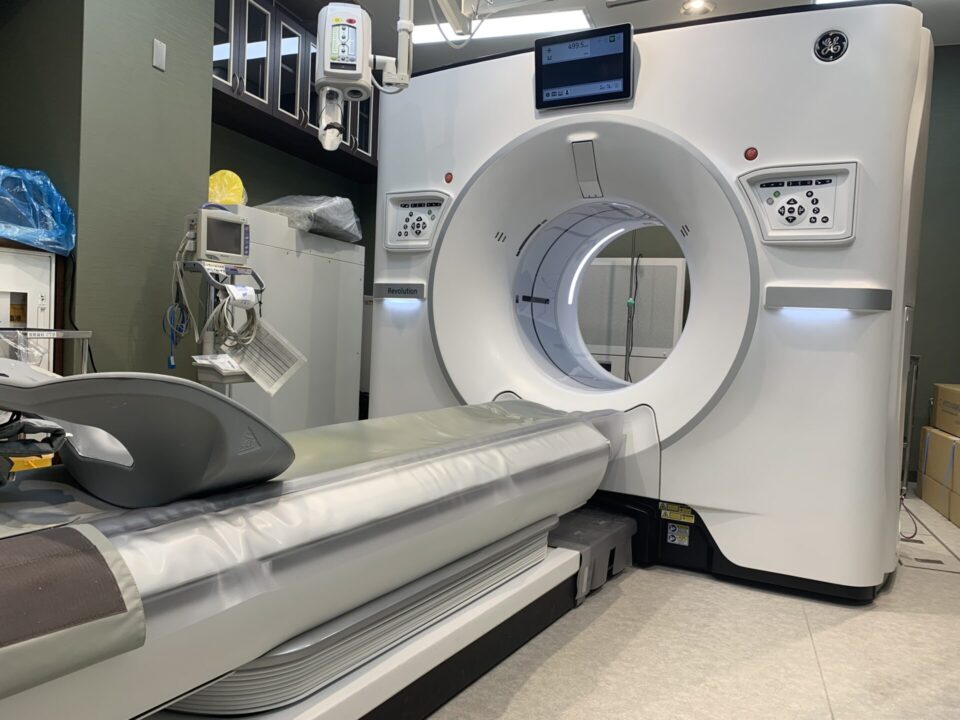
がん病巣の詳細な検出に有用であり、がんの早期発見や正確な病期診断に多大な威力を発揮しています。
③陽電子放射断層撮影(PET)装置
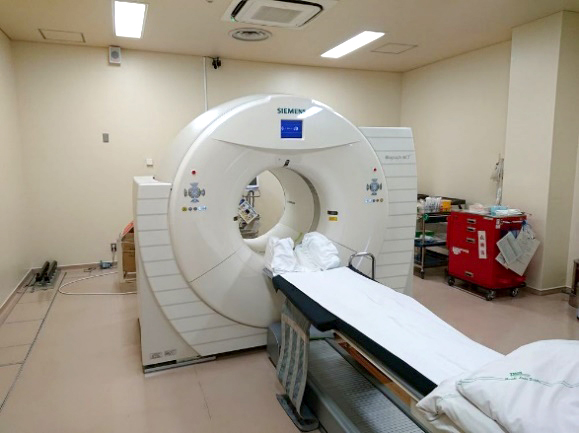
苦痛がほとんどなく一度の検査で全身を調べることができ、脳と尿路以外の全身のがんやその転移巣の検出に貢献しています。
④RI診断装置
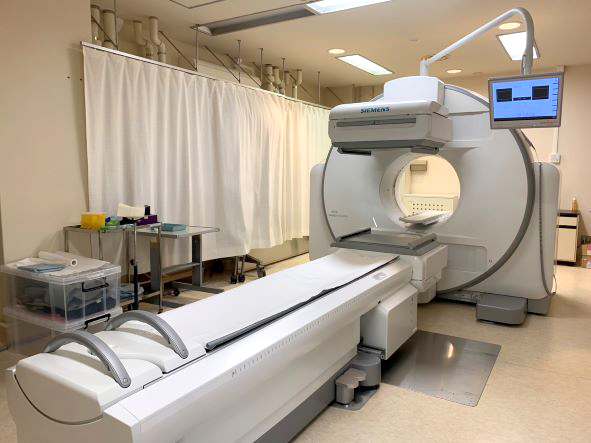
放射性同位元素で標識した薬剤を体内に投与して、その分布を撮影して、病気を見つける検査方法です。がんの診断では、特に骨の転移巣の検出に有用です。
⑤核磁気共鳴画像(MRI)撮影装置
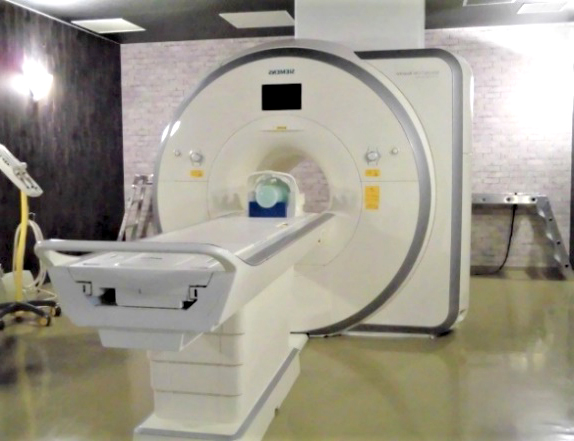
磁場と電波を利用して体内の状態を撮影する検査で、体のいろいろな部分の断面像を得ることができます。放射線の被爆がないため、生殖器のある骨盤内の画像検査には特にメリットがあります。
⑥ロボット手術支援装置 ダ・ヴィンチ
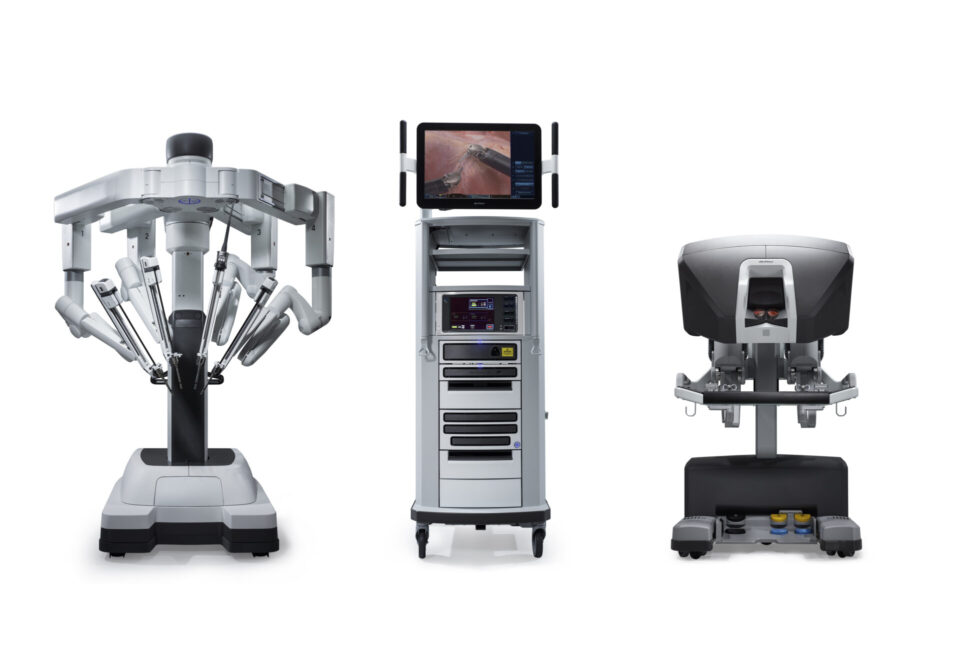
ダ・ヴィンチは、アメリカで開発された内視鏡手術支援ロボットです。ロボットアームの先端を患者の腹部に挿入し、手術者は鮮明な3Dカメラで体内を立体的に映し出し、ロボットアームを操作することにより手術を行うもので、手術の傷や出血が少ないのが特徴です。
関連するセンター
③内視鏡センター

検査室は6部屋あり、消化管の内視鏡検査(内視鏡手術を含む)を行っています。
④がん相談支援センター

がんのみならず医療全般の相談や退院調整も行っています。
⑤緩和ケアセンターとPCU(緩和ケア)病棟


患者さんに安心、安寧の時を過ごしていただけるための病棟です。
主な活動
①キャンサーボード
キャンサーボードは複雑な背景や合併症、診断困難な患者さんに対して、院内全体で診療方針を検討する場として設けられました(平成25年9月から開始)。開催実績は以下の通りです。
【令和6年度開催実績】
| キャンサーボード実施日 | 症例 | 担当診療科 | 参加者数 (人) | |
|---|---|---|---|---|
| 1 | 令和6年4月26日 | 呼吸器外科の最近の話題 | 呼吸器外科 | 22 |
| 2 | 令和6年5月27日 | 診断確定に苦慮している膵がん疑いの症例 | 消化器内科 | 25 |
| 3 | 令和6年6月28日 | 悪性リンパ腫治療終了後に発生した難治性腹水 | 血液内科 | 18 |
| 4 | 令和6年7月31日 | 周術期等口腔機能管理について | 歯科口腔外科 | 12 |
| 5 | 令和6年8月14日 | 前立腺癌治療中に発症した扁平上皮癌の原発を食道とするか肺とするかについて | 消化器内科 | 19 |
| 6 | 令和6年9月17日 | 悪性皮膚混合腫瘍の1例 | 皮膚科 | 13 |
| 7 | 令和6年9月24日 | 非小細胞肺癌に対する重篤な免疫有害事象と呈した1例 | 呼吸器内科 | 35 |
| 8 | 令和6年10月23日 | 合成音声動画によるタブレット端末待合室オリエンテーション | 放射線治療科 | 14 |
| 9 | 令和6年12月2日 | 初期全身治療後に増大した肝腫瘤 | 乳腺外科 | 18 |
| 10 | 令和7年1月16日 | 腎盂癌の髄内播種の1例 | 泌尿器科 | 16 |
| 11 | 令和7年2月7日 | 1月に院内測定を開始した可溶性インターロイキンレセプター2(IL-2R)について~当院検査技術科における試薬導入までの一連の流れも含めて~ | 臨床検査技術科 | 23 |
| 12 | 令和7年3月12日 | 多発移転をともなう再発肺癌治療中(Osimertinib)に発症した子宮頸癌2B期(CCRT予定)の1例 | 産婦人科 | 16 |
| 13 | 令和7年3月24日 | 保険適応になって5年半が経過したがん遺伝子パネル検査現状と今後 | 腫瘍内科 | 13 |
②院内がん登録
日本全国のがんの発生や診療状況を調べるために、国立がん研究センターをまとめ役として、全国の拠点病院に院内がん登録が義務付けられています。当院の診療情報室では、都道府県がん診療連携拠点病院として自院のがん登録の質向上だけでなく、県内のがん診療連携拠点病院やがん診療指定病院の実務者へのがん登録に関する研修会の開催や相談などを行っています。平成25年12月には「がん登録等に関する法律」が成立し、さらにがん登録の質の向上が期待されます。下記の表は当院の院内がん登録の実績を示しました。
| 2021年 | 2022年 | 2023年 | |
|---|---|---|---|
| 口腔・口唇 | 37(2.1%) | 46(2.4%) | 50(2.6%) |
| 大唾液腺 | 4(0.2%) | 4(0.2%) | 8(0.4%) |
| 上咽頭 | 0(0.0%) | 0(0.0%) | 3(0.2%) |
| 中咽頭 | 11(0.6%) | 15(0.8%) | 17(0.9%) |
| 下咽頭 | 10(0.6%) | 18(0.9%) | 16(0.8%) |
| 食道 | 41(2.4%) | 38(2.0%) | 40(2.1%) |
| 胃 | 161(9.2%) | 131(6.8%) | 140(7.2%) |
| 小腸 | 11(0.6%) | 6(0.3%) | 7(0.4%) |
| 大腸 | 244(14.0%) | 253(13.2%) | 255(13.2%) |
| 肛門/肛門管 | 5(0.3%) | 3(0.2%) | 2(0.1%) |
| 肝臓 | 52(3.0%) | 64(3.3%) | 52(2.7%) |
| 胆嚢・胆管 | 34(2.0%) | 30(1.6%) | 36(1.9%) |
| 膵臓 | 74(4.3%) | 67(3.5%) | 78(4.0%) |
| 喉頭 | 10(0.6%) | 11(0.6%) | 13(0.7%) |
| 肺 | 261(15.0%) | 298(15.5%) | 289(15.0%) |
| 骨・軟部 | 7(0.4%) | 5(0.3%) | 6(0.3%) |
| 皮膚 (黒色腫を含む) | 50(2.9%) | 60(3.1%) | 54(2.8%) |
| 乳房 | 130(7.5%) | 170(8.8%) | 151(7.8%) |
| 膣・外陰 | 3(0.2%) | 6(0.3%) | 2(0.1%) |
| 子宮頸部 | 92(5.3%) | 100(5.2%) | 103(5.3%) |
| 子宮体部 | 55(3.2%) | 77(4.0%) | 62(3.2%) |
| 卵巣 | 31(1.8%) | 34(1.8%) | 37(1.9%) |
| 前立腺 | 120(6.9%) | 143(7.4%) | 152(7.9%) |
| 精巣 | 4(0.2%) | 2(0.1%) | 2(0.1%) |
| 腎 | 33(1.9%) | 47(2.4%) | 37(1.9%) |
| 膀胱 | 76(4.4%) | 64(3.3%) | 53(2.7%) |
| 腎盂・尿管 | 17(1.0%) | 20(1.0%) | 17(0.9%) |
| 脳・中枢神経系 | 11(0.6%) | 18(0.9%) | 33(1.7%) |
| 甲状腺 | 17(1.0%) | 14(0.7%) | 19(1.0%) |
| 悪性リンパ腫 | 57(3.3%) | 60(3.1%) | 74(3.8%) |
| 多発性骨髄腫 | 11(0.6%) | 15(0.8%) | 18(0.9%) |
| 白血病 | 15(0.9%) | 25(1.3%) | 34(1.8%) |
| 他の造血器腫瘍 | 10(0.6%) | 19(1.0%) | 20(1.0%) |
| その他 | 47(2.7%) | 59(3.1%) | 52(2.7%) |
| 合計 | 1,741(100.0%) | 1,922(100.0%) | 1,932(100.0%) |
※国立がん研究センターに提出した院内がん登録の確定数の内、症例区分「その他」の登録を除外して掲載しています。
【院内がん登録全国収集データの二次利用について】
③当院のがんの5年実測生存率(2012-2015年)
当院は県内唯一の県立総合病院であるとともに、地域がんセンター(県指定)、全国がんセンター協議会加盟施設並びに、都道府県がん診療連携拠点病院として、がんの高度・専門医療を提供しています。このため、当院では地域から合併症の多い患者さんや全身状態の悪い患者さんもすべて断らずに受け入れています。
今回公表された集計結果が、必ずしも「がん治療の質の良否」を反映していないことをご理解のうえ、参考にしていただければ幸いです。
計算の条件について
当院のがんの5年実測生存率は、下記の条件で計算しています。
○院内がん登録
- 2012年~2015年にがんと診断された症例(4カ年分)
○実測生存率
○集計対象
- 癌腫
- 造血器(急性骨髄性白血病、濾胞性リンパ腫、びまん性大細胞性B細胞リンパ腫)
- 当院で初回治療が開始された症例
- ステージ1期~ステージ4期のがん(一部参考値として0期を集計しています)
- 0歳~99歳
用語の説明
○実測生存率
亡くなった原因に関係なく計算された生存率です。がん以外の原因による死亡も含まれます。がんによる死亡のみを集計した「相対生存率」より、生存率が低く算出される傾向があります。
(例)
- 胃がんの患者さんが、がんに関係なく、老衰や他の病気で亡くなった場合も、胃がんの生存率に「死亡」として反映されます。
- 早期の胃がんの他に、末期の膵がんがある患者さんが、膵がんが原因で亡くなった場合、膵がんの生存率の他に、胃がんの生存率にも「死亡」として反映されます。
○総合ステージ
手術を行った場合は術後に判明した全ての情報をもとに判断したステージが用いられ、手術を行っていない、あるいは手術の前に化学療法や放射線治療などの治療が行われた場合は、治療前のステージを用いています。
(例)
- 治療前ステージ2期のがんに対し手術を行い、病理(切除した標本を専門の医師が判定した)結果ステージ4期→ステージ4期を採用
- 治療前ステージ2期のがんに対し、手術前に化学療法を行い、手術の病理の結果ステージ1期→ステージ2期を採用
2012-2015年症例 5年実測生存率
- 胃がん
- 結腸がん
- 直腸がん
- 肝細胞がん
- 肝内胆管がん
- 肺非小細胞がん
- 肺小細胞がん
- 乳がん
- 食道がん
- 膵がん
- 喉頭がん
- 咽頭がん
- 子宮体がん
- 子宮頸がん
- 卵巣がん
- 前立腺がん
- 腎がん
- 急性骨髄性白血病
- 濾胞性リンパ腫
- びまん性大細胞性B細胞性リンパ腫
- 当院のがんの5年実測生存率(2012-2015年)
④がん診療ガイドラインについて
当院では、各学会等で決められたがん診療ガイドラインに準じた標準治療をもとに、患者さんの個別性に応じた治療を提供するよう、心がけています。
以下に、当院で使用されている主ながん診療ガイドラインをお示しします。
| がん種 | ガイドライン名 | 編集 | 発行日 | |
|---|---|---|---|---|
| 胃がん | 胃癌治療ガイドライン | 2025年3月改訂第7版 | 日本胃癌学会 | 2025年3月13日 |
| 大腸がん | 大腸癌治療ガイドライン | 2024年版 | 大腸癌研究会 | 2024年7月17日 |
| 遺伝性大腸癌診療ガイドライン | 2024年版 | 大腸癌研究会 | 2024年7月20日 | |
| 肝がん | 肝癌診療ガイドライン | 2021年版 | 日本肝臓学会 | 2021年10月25日 |
| 転移性肝がん診療ガイドライン | 第1版 | 日本肝胆膵外科学会 | 2021年8月31日 | |
| 肝内胆管癌診療ガイドライン | 2021年版 | 日本肝癌研究会 | 2020年12月25日 | |
| 肺がん | 肺癌診療ガイドライン | 日本肺癌学会 | 2024年10月31日 | |
| 乳がん | 乳癌診療ガイドライン | 2022年版 | 日本乳癌学会 | 2022年11月15日 |
| 食道がん | 食道癌診療ガイドライン | 第5版 | 日本食道学会 | 2022年9月24日 |
| 膵がん | 膵癌診療ガイドライン | 2022年版 | 日本膵臓学会 | 2022年7月10日 |
| 胆道がん | 胆道癌診療ガイドライン | 第4版 | 日本肝胆膵外科学会 | 2019年6月30日 |
| 子宮がん | 子宮体がん治療ガイドライン | 2023年版 | 日本産婦人科腫瘍学会 | 2023年7月19日 |
| 子宮頸癌治療ガイドライン | 2022年版 | 日本産婦人科腫瘍学会 | 2023年6月 | |
| 卵巣・卵管・腹膜がん | 卵巣がん・卵管癌・腹膜癌治療ガイドライン | 2020年版 | 日本産婦人科腫瘍学会 | 2020年8月30日 |
| 婦人科がん | 産婦人科診療ガイドライン 婦人科外来編 | 2023年版 | 日本産婦人科学会 | 2023年8月28日 |
| 膀胱がん | 膀胱癌診療ガイドライン | 2019年版増補版 | 日本泌尿器科学会 | 2023年8月30日 |
| 前立腺がん | 前立腺癌診療ガイドライン | 2023年版 | 日本泌尿器科学会 | 2023年10月20日 |
| 腎がん | 腎癌診療ガイドライン | 2022年update | 日本泌尿器科学会 | 2022年6月1日 |
| 腎盂・尿管がん | 腎盂・尿管癌診療ガイドライン | 2023年版 | 日本泌尿器科学会 | 2023年6月30日 |
| 精巣がん | 精巣癌診療ガイドライン | 2024年版 | 日本泌尿器科学会 | 2024年2月29日 |
| 陰茎がん | 陰茎癌診療ガイドライン | 2021年版 | 日本泌尿器科学会 | 2021年7月30日 |
| 頭頸部がん | 頭頸部癌診療ガイドライン | 2022年版 | 日本頭頸部癌学会 | 2022年5月30日 |
| 甲状腺腫瘍診療ガイドライン | 日本内分泌外科学会 | 2024年4月25日 | ||
| 口腔癌診療ガイドライン | 日本口腔腫瘍学会・日本口腔外科学会 | 2023年11月10日 | ||
| 脳腫瘍 | 脳腫瘍診療ガイドライン | 日本脳腫瘍学会 | 2024年4月1日 | |
| 皮膚がん | 皮膚悪性腫瘍ガイドライン | 第3版 | 日本皮膚科学会日本皮膚悪性腫瘍学会 | 2022年6月27日 |
| 骨軟部腫瘍 | 軟部腫瘍診療ガイドライン | 2020(改訂第3版) | 日本整形外科学会 | 2020年7月30日 |
| 血液がん | 造血器腫瘍診療ガイドライン | 第3.1版(2024年版) | 日本血液学会 | 2024年12月24日 |
| NCCNガイドライン(造血器) | 2025年版 | NCCN | 2025年2月10日 | |
| 原発不明がん | 原発不明診療ガイドライン | 改訂第2版 | 日本臨床腫瘍学会 | 2018年7月30日 |
| その他・ 臓器横断的 | 腹膜播種診療ガイドライン | 2021年版 | 日本腹膜播種研究会 | 2021年8月30日 |
| 膵・消化管神経内分泌腫瘍(NEN)診療ガイドライン | 2019年(第2版) | JNETS | 2019年9月25日 | |
| GIST診療ガイドライン | 第4版 | 日本癌治療学会・他 | 2022年4月30日 | |
| 胃癌・乳癌HER2病理診断ガイドライン | 第2版 | 日本病理学会 | 2021年4月20日 | |
| 遺伝性乳がん卵巣癌(HBOC)診断ガイドライン | 2021年版 | JOHBOC | 2021年7月1日 | |
| 臓器横断的ゲノム診療のガイドライン | 第3版 | 日本臨床腫瘍学会・他 | 2022年2月20日 | |
| がん免疫療法ガイドライン | 第3版 | 日本臨床腫瘍学会・他 | 2023年3月20日 |
2025年4月時点