消化器外科 紹介動画
当科の特色

部長
第二診療部長
肝胆膵外科統括局長
京田 有介
(きょうでん ゆうすけ)
都道府県がん診療連携拠点病院の認定を受けた県内唯一の施設として、腫瘍関連全診療科を上げて悪性腫瘍を持った患者さんの治療に取り組んでいます。
たいへん多くの消化器がん手術を行っています
- 近隣のご施設からご紹介をいただき、最近の10年間で総計4045例の悪性腫瘍手術(食道95例、胃1056例、小腸・大腸1764例、肝臓552例、膵臓301例、胆道277例)を行いました。
- 良性疾患の手術治療も多数(胆石・胆のう炎1104例、虫垂炎(いわゆる盲腸)490例、ヘルニア1001例など)行っており、さらに緊急症例にも24時間対応できる体制を整えて、県の基幹・中核病院として,県民の健康・福祉に貢献しています。
患者さんのご希望を尊重して治療を決定するのが基本方針です
- 標準的な治療法では対応できないような⑴進行した病態や⑵複雑な背景疾患をお持ちの患者さんの治療方針は、まず消化器内科・放射線科・病理診断科・麻酔科を含めた他科と最適な治療法について議論します。
- その上で患者さんおよびご家族に病状ならびに治療法についてくわしく説明し、患者さんご自身で治療法を選択していただきます。
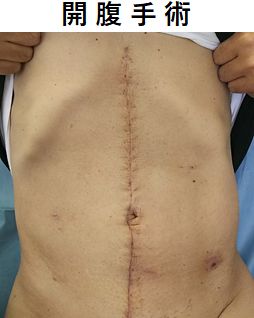
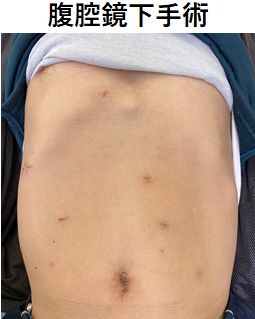
傷が小さい腹腔鏡手術やロボット支援下手術も積極的に行っています
- 従来からの開腹(開胸)手術に加えて、安全性が向上し適応が拡大しています。
- トレーニングプログラムとして、⑴疑似練習機器(ドライボックス)での反復練習、⑵定期的な他施設との勉強会への参加により、技能向上と若手医師の教育を行っています。
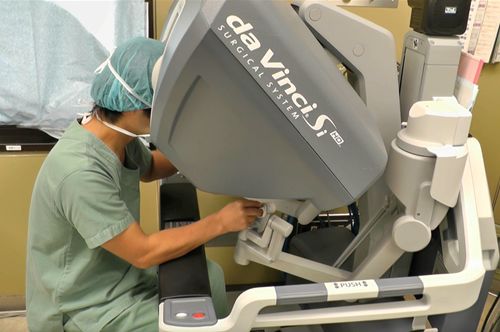
- 2021年10月から、ロボット支援下直腸癌手術を開始しました。
医学知識、技術の向上に努めています
- 毎週金曜日の消化器カンファレンス、毎月1回行われる消化器内視鏡病理カンファレンスに加え、毎週水曜日の抄読会で英語論文を読む力を涵養し、最新の医療情報・知識を更新しています。
各々の臓器のがん専門チームが治療を担当します
発見時に進行しており手術が困難とされた患者さん、さらに救急患者さんも躊躇なさらずにご来院・ご紹介いただければ幸いです。

スタッフ紹介

病院長
筑波大学附属病院
消化器外科特命教授
小田 竜也
(おだ たつや)
専門領域
- 消化器外科
- 移植外科
- 癌研究
資格
- 日本外科学会 外科専門医・指導医
- 日本消化器外科学会 消化器外科専門医・指導医
- 日本肝胆膵外科学会 肝胆膵外科高度技能指導医
- 日本膵臓学会 認定指導医
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本肝胆膵外科学会
- 日本移植学会
- 日本癌学会

部長
第二診療部長
肝胆膵外科統括局長
京田 有介
(きょうでん ゆうすけ)
専門領域
- 消化器外科(肝胆膵)
資格
- 日本外科学会 外科専門医・指導医
- 日本消化器外科学会 消化器外科専門医・指導医
- 日本肝胆膵外科学会 肝胆膵外科高度技能専門医・評議員
- 日本消化器病学会 消化器病専門医
- 日本肝臓学会 肝臓専門医・指導医
- 日本膵臓学会 認定指導医
- da Vinci Console Surgeon Certificate
- 日本肝胆膵外科学会ロボット支援肝部分切除及び外側区域切除認定プロクター
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本肝胆膵外科学会
- 日本消化器病学会
- 日本肝臓学会
- 日本膵臓学会
- 日本臨床外科学会
- 日本胆道学会
- 日本内視鏡外科学会
- 日本癌治療学会
- 国際肝膵胆道学会(IHPBA)
部長
消化管外科統括局長
筑波大学附属病院
茨城県地域臨床教育センター病院教授
榎本 剛史
(えのもと つよし)
専門領域
- 消化器外科
資格
- 日本外科学会 外科専門医・指導医
- 日本消化器外科学会 消化器外科専門医・指導医
- 日本内視鏡外科学会 技術認定医(大腸)
- 日本大腸肛門病学会 大腸肛門病専門医
- da Vinci Console Surgeon Certificate
- 日本ロボット外科学会 専門医(消化器外科国内B級)
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本内視鏡外科学会
- 日本大腸肛門病学会
- 日本ロボット外科学会

部長
(上部消化管鏡視下手術担当)
川崎 普司
(かわさき ひろし)
専門領域
- 消化器外科(上部消化管)
資格
- 日本外科学会 外科専門医
所属学会
- 日本外科学会
- 日本救急医学会
- 日本消化器外科学会
- 日本臨床外科学会
- 日本癌治療学会
- 日本胃癌学会
- 日本食道学会
- 日本外傷診療研究機構 JATECインストラクター
- 日本外傷学会
- 日本Acute Care Surgery学会
- 日本DMAT隊員(統括DMAT)

部長(下部消化管鏡視下手術担当)
奥野 貴之
(おくの たかゆき)
専門領域
- 消化器外科
資格
- 日本外科学会 外科専門医
- 日本消化器外科学会 消化器外科専門医・指導医
- 日本内視鏡外科学会 技術認定医(大腸)・ロボット支援手術認定プロクター(大腸)
- 日本大腸肛門病学会 大腸肛門病専門医
- 日本がん治療認定医機構 がん治療認定医
- da Vinci Console Surgeon Certificate
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本内視鏡外科学会
- 日本大腸肛門病学会
- 日本消化器内視鏡学会
- 日本臨床外科学会
部長
米山 智
(よねやま さとし)
専門領域
- 消化器外科
資格
- 日本外科学会 外科専門医
- 日本消化器外科学会 消化器外科専門医・指導医
- 日本腹部救急医学会 腹部救急認定医
- 日本栄養治療学会 認定医
- 日本移植学会 移植認定医
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本内視鏡外科学会
- 日本腹部救急医学会
- 日本栄養治療学会
- 日本移植学会

部長(肝胆膵外科担当)
古川 聡一
(ふるかわ そういち)
専門領域
- 消化器外科(肝胆膵)
資格
- 日本外科学会 外科専門医
- 日本消化器外科学会 消化器外科専門医・消化器がん外科治療認定医
- 日本肝臓学会 肝臓専門医
- 日本消化器病学会 消化器病専門医
- 日本がん治療認定医機構 がん治療認定医
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本肝胆膵外科学会
- 日本臨床外科学会
- 日本内視鏡外科学会
- 日本消化器病学会
- 日本肝臓学会
- 日本胆道学会
- 日本膵臓学会
- 日本移植学会
- 日本門脈圧亢進症学会
- 日本癌治療学会
- 日本栄養治療学会
部長
土井 愛美
(どい まなみ)
専門領域
- 消化器外科(肝胆膵)
- 胆膵内視鏡
資格
- 日本外科学会 外科専門医
- 日本消化器外科学会 消化器外科専門医 消化器がん外科治療認定医
- 日本消化器内視鏡学会 消化器内視鏡専門医
- 日本肝胆膵外科学会 肝胆膵外科高度技能専門医
- 日本がん治療認定医機構 がん治療認定医
- Total Nutritional Therapy Course終了
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本消化器内視鏡学会
- 日本肝胆膵外科学会
- 日本膵臓学会
部長(肝胆膵外科担当)
白田 力
(しらた ちから)
専門領域
- 消化器外科(肝胆膵)
資格
- 日本外科学会 外科専門医
- 日本消化器外科学会 消化器外科専門医・消化器がん外科治療認定医
- 日本消化器病学会 消化器病専門医
- 日本肝胆膵外科学会 評議員
- da Vinci Console Surgeon Certificate
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本肝胆膵外科学会
- 日本臨床外科学会
- 日本消化器病学会
- 日本内視鏡外科学会
- 日本肝癌研究会
医長
早阪 誠
(はやさか まこと)
専門領域
- 消化器外科
資格
- 日本外科学会 外科専門医
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本肝胆膵外科学会

医員
西田 耕太郎
(にしだ こうたろう)
専門領域
- 消化器外科
資格
- 日本外科学会 外科専門医
- 日本消化器外科学会 消化器外科専門医・消化器がん外科治療認定医
- da Vinci Console Surgeon Certificate
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本臨床外科学会
(非常勤医師)
名誉院長
永井 秀雄
(ながい ひでお)
専門領域
- 外科学、消化器外科学、内視鏡外科学
資格
- 日本外科学会 外科認定登録医・指導医
- 日本消化器外科学会 消化器外科認定登録医・指導医・消化器がん外科治療認定医
- 日本肝胆膵外科学会 名誉指導医
- 日本膵臓学会 指導医
- ICD(インフェクションコントロールドクター)
- 日本人間ドック・予防医療学会 人間ドック健診情報管理指導士
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本内視鏡外科学会
- 日本肝胆膵外科学会名誉会員
- 日本胆道学会 特別会員
- 日本膵臓学会
- 日本臨床外科学会
- 日本外科感染症学会
- 小切開・鏡視外科学会 名誉理事
- American Society of Clinical Oncology Emeritus member
- 日本禁煙推進医師歯科医師連盟
- 日本メディカルイラストレーション学会
(非常勤医師)
名誉がんセンター長
吉見 富洋
(よしみ ふよう)
専門領域
- 消化器外科
資格
- 日本外科学会 外科専門医・指導医
- 日本消化器外科学会 消化器外科専門医・指導医
- 日本肝胆膵外科学会 高度技能指導医
- 日本がん治療認定医機構 がん治療認定医
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本肝胆膵外科学会 評議員
- 日本臨床外科学会 評議員
- 日本消化器病学会
- 日本肝臓学会
- 日本膵臓学会
- 日本食道学会
- 日本胃癌学会
(非常勤医師)
東京大学医学部附属病院
胃食道外科助教
奥村 康弘
(おくむら やすひろ)
専門領域
- 消化器外科(上部消化管鏡視下手術担当)
資格
- 日本外科学会 外科専門医
- 日本消化器外科学会 消化器外科専門医
- 日本内視鏡外科学会 技術認定医(胃)
- 日本がん治療認定医機構 がん治療認定医
- da Vinci Surgical system術者認定取得
所属学会
- 日本外科学会
- 日本消化器外科学会
- 日本内視鏡外科学会
- 日本がん治療認定医機構
- 日本食道学会
- 日本胃癌学会
主な対象疾患・治療法
上部消化管外科
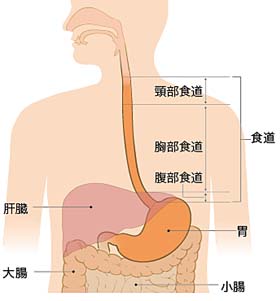
食道がん
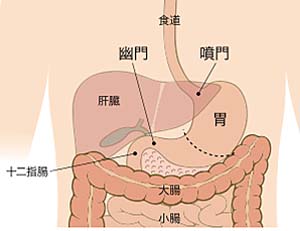
胃がん
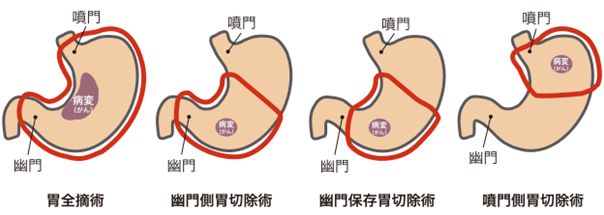
がんの部位や進行度によって切除する範囲が決まり、周囲のリンパ節とともに切除します。胃から少し離れたリンパ節まで切除する「D2郭清」を標準術式としています、早期がんでは切除する範囲を狭くした「D1またはD1+郭清」を行います。合併症には、縫合不全や膵液漏、腹腔内膿瘍などがあります。
当科では、比較的早期の方に対しては腹腔鏡を用いた低侵襲手術を、進行期の方に対しては必要に応じて術前から抗がん剤治療を行うなど、病態に応じた治療をご提案しています。最新の全国がんセンター協議会の調査では、5年生存率はI期:98.7%,II期:66.5%,III期:46.9%,IV期:6.2%となっております。
出典 国立がん研究センターがん情報サービス
上部消化管穿孔
胃潰瘍や十二指腸潰瘍で手術を必要とすることは少なくなりました。それでも,胃や十二指腸に穴が開いた場合や出血が止まらない場合には,孔を閉じる手術や胃切除術を行います。
下部消化管外科
大腸がん
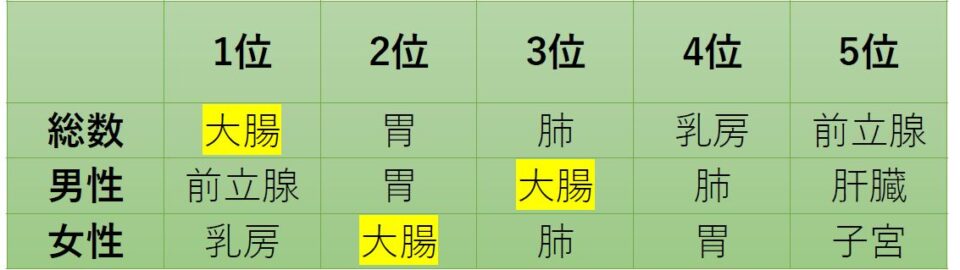
大腸がんは、大腸(結腸・直腸)に発生するがんで、腺腫という良性のポリープががん化して発生するものと、正常な粘膜から直接発生するものがあります。大腸がんにかかる頻度(罹患率)は、食文化の西洋化などにより増加し、現在、全がん種の中で、男性で3位、女性で2位、全体では1位となりました。さらに近年は若年者の大腸がんが増加しています。
がん罹患数の順位(2018年)
出典 国立がん研究センターがん情報サービス
大腸がんに対して積極的に腹腔鏡手術を行います
大腸がんに対しては、腹腔鏡手術が広く適応されるようになってきており、創(きず)が小さいため手術翌日から離床し、手術後一週間程度で退院することができます。当科は昨年、茨城県内で屈指の172例の大腸がん切除を行い、そのうち60%以上が腹腔鏡手術でした。今後は、手術の安全性と根治性を保ちながら、なるべく多くの患者さんが腹腔鏡手術の恩恵を得られるように、日々精進努力し、さらに進歩していきたいと考えています。また比較的数の少ない小腸腫瘍や腹腔内腫瘍に対しても腹腔鏡手術を行っています。
【直腸癌・肝転移同時切除の手術創】
直腸がん
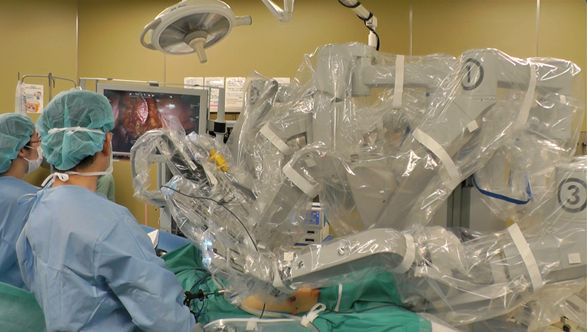
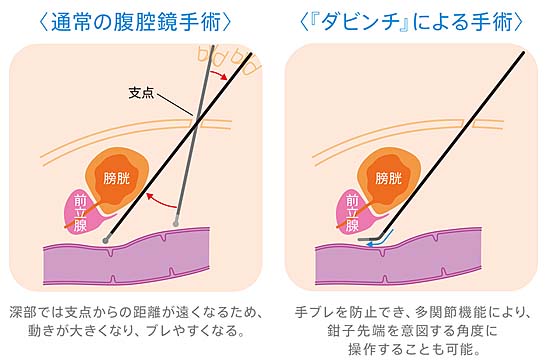
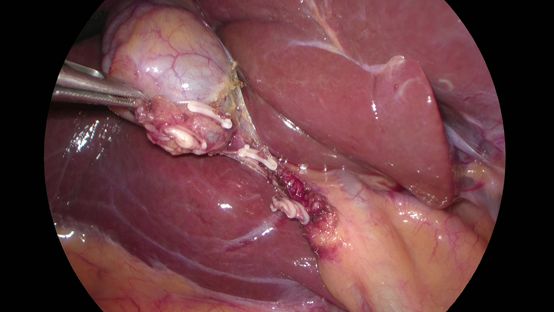
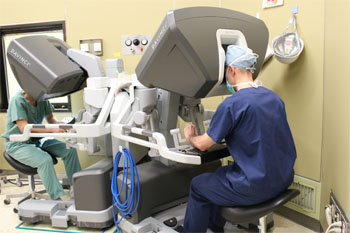
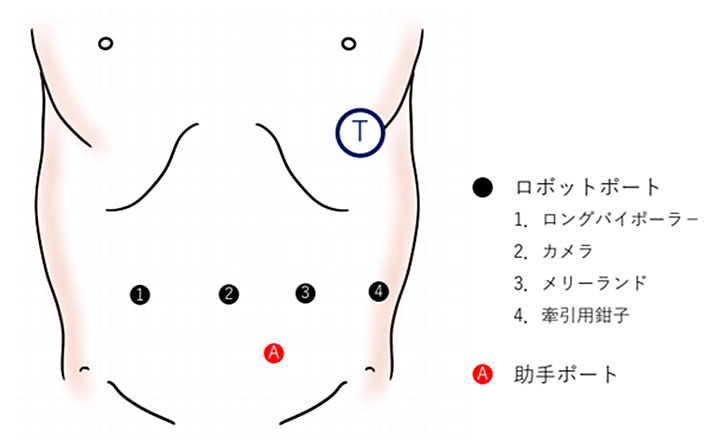
直腸がんに対して、ロボット支援手術を導入し、最新の技術でより精密な手術を受けていただくことができます
ロボット支援手術とは、執刀医がロボットをコントロールしながら行う低侵襲手術です。従来の腹腔鏡手術と同様に、体に小さな穴を開けて行う手術です。現在この手術は「ダビンチ」という器械を使用して行われています。ダビンチの鉗子は、手首以上の可動域と、柔軟でブレのない確かさを持ち、指先にも勝る細かな動きを可能にしています。直腸は、大腸の中でも肛門と接する部分にあたり、長さ15cmほどの臓器です。骨盤に囲まれた狭い場所にあり、周囲には膀胱、前立腺、子宮などの重要な臓器と、排尿や性機能をつかさどる自律神経が集まっているため、大腸がんの中でも特に難しい手術となりますが、ダビンチで行うことで、高い安全性が期待できます。
【ロボット支援手術】
インテュイティブサージカル合同会社 ダビンチパンフレットより
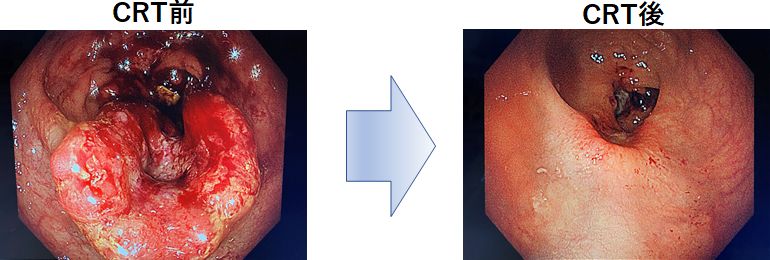
直腸がんに対して、再発の抑制や肛門温存のための化学放射線療法を行っています
大腸がんのうち最も肛門に近い直腸がんの外科治療では、骨盤の中でのがんの再発や、肛門を残すことができるか(人工肛門となるかどうか)が問題となります。日本では従来、手術のみによって直腸がんを治療してきましたが、欧米諸国では局所再発制御を目的とした術前放射線治療が一般的に行われています。当科では、放射線治療科と連携して、肛門に近い進行した直腸がんに対する術前化学放射線療法(chemoradiotherapy:CRT)を行っています。手術前に腫瘍そのものやその広がりを小さくすることで、手術後の再発が少なくなり、また肛門温存が可能となる患者さんもいます。
【術前化学放射線療法(CRT)】
閉塞性大腸がん
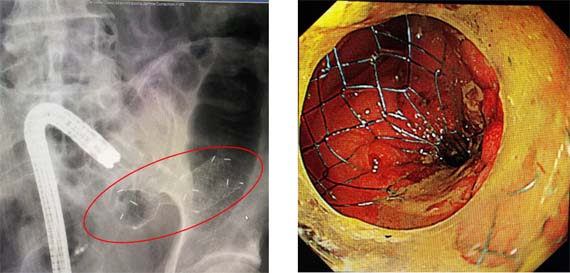
閉塞性大腸がんに対して大腸ステントなどの治療を行っています
がんで管が狭くなることで腹痛や腹部膨満感などの症状のでた大腸がん(いわゆる閉塞性大腸がん)は、そのままの状態でがんを切り取って縫い合わせるとうまくつかない(縫合不全 ほうごうふぜん)ことがあります。そのような場合、従来は腸のつなぎめ(吻合部 ふんごうぶ)に便が通らないように、人工肛門を作る手術が一般的でした。当院では、すぐに手術をするのではなく、がんで狭くなったところに内視鏡を用いてチューブや金属ステントを挿入し、つまりを解消する減圧処置を行っています。これによって、縫合不全が少ない安全な腹腔鏡手術が可能となり、人工肛門が不要となる場合も多く経験します。
【大腸ステント留置術】
多臓器転移のある大腸がん
多臓器転移のある大腸がんに対して適切な治療を行っています
大腸がんは、肝臓や肺などに転移があっても手術でがんを取り切れる場合には、切除により治ったり寿命が延びたりすることがわかっているので、腹腔鏡を含めた手術を検討します。しかし転移がない患者さんに比べて、たとえ完全に取りきることができた場合でも転移のある場合はがんが再発しやすい事が知られています。そこで化学療法や放射線治療を組み合わせて再発を抑えることで、患者さんが外科治療の恩恵(メリット)を最大に受けられるような治療を行います。当院では外科、内科、放射線科、病理科が集まり毎週金曜日に全体カンファレンスを行うとともに、随時各々の科で連携し情報を共有することで、患者さんにとって最も再発が少なく、体の負担の少ない治療を検討しています。高齢の方や、合併症をお持ちの方などをはじめとして、それぞれの患者さんの人生観や社会的背景を十分に把握し、看護師をはじめとするコメディカルスタッフや地域のかかりつけの医師、在宅診療医などとも連携をとりながら、患者さんごとに適切な治療を行うことを心がけています。
脱腸・痔核
脱腸、痔核などの良性疾患に対する手術を行っています
ヘルニア(脱腸 だっちょう)や痔核(じかく)は良性の疾患であり、様子をみることも可能ですし、手術をする場合でも基本的には急ぐ必要はありません。しかし痛みや腫れ、出血などの症状がある場合には手術をして治した方がよいことがあります。当院ではこれらの良性疾患に対する治療、手術を多数行っております。特に、鼠径ヘルニアに対しては、ご希望の患者さんに腹腔鏡下修復術も行っております。お悩みの方は、いつでも御相談下さい。
炎症性腸疾患・大腸ポリポーシス
炎症性腸疾患や大腸ポリポーシスなどの難治性疾患に対する治療を行っています
潰瘍性大腸炎(かいようせいだいちょうえん)やクローン病などの炎症性腸疾患や、家族性大腸腺腫症(だいちょうせんしゅしょう)などの大腸ポリポーシスは難治性疾患であり、長期的な外来治療が必要となります。また急性増悪したり、発がんしたりすることもあり、そのような場合には手術が必要です。当院では内科、外科、さらに地域のかかりつけ医が連携し、これらの疾患の患者さんに対して適切な治療を行っていきます。
遺伝性の大腸がん
遺伝性の大腸がんに対する専門外来受診や検査を行うことができます
日本人の2人に1人はがんにかかる時代です。2018年に新たに診断されたがんは98万例(男性56万例、女性42万例)とされています。ご家族にもがんの患者さんがいる方は多いと思います。大腸においても「遺伝性腫瘍」があることがわかっています。このうち、1つの遺伝子の病的な変異が親から子へ伝わることにより、がんになりやすくなり、その素因をもとに発症する疾患を遺伝性腫瘍症候群といいます。この疾患群に対しては、遺伝子検査を行い対策を講じることが可能です。都道府県がん診療連携拠点病院である当院では該当する可能性のある患者様に、遺伝外来の受診の希望を承っておりますので、いつでもご相談ください。
虫垂炎、腸閉塞、腸管穿孔
虫垂炎、腸閉塞や腸管穿孔などに対する緊急手術を行っています
当院は茨城県のがんセンターであると同時に、唯一の県立総合病院として、茨城県の救急医療においても中核的な役割を果たしています。腹部消化器外科の分野では急性虫垂炎(きゅうせいちゅうすいえん→いわゆる「もうちょう」)、腸閉塞(ちょうへいそく)、急性胆嚢炎(きゅうせいたんのうえん)や腸管穿孔(ちょうかんせんこう→腸に穴が開くこと)などといった緊急疾患(急性腹症 きゅうせいふくしょう)に対して、緊急手術を中心とした治療を行っています。疾患によっては腹腔鏡手術による治療を行うこともできます。一方で腸管穿孔など重症度の高い病態では、緊急手術後に集中治療室での管理が必要となることがありますが、そのような場合でも集中治療室専属医とともに高度な治療を提供します。
肝胆膵外科
| 【対象としている主な疾患】 悪性腫瘍 ・肝臓がん(肝細胞がん、肝内胆管がん、転移性肝がん) ・胆道がん(胆管がん、胆嚢がん、十二指腸乳頭部がん) ・膵臓がん ・膵腫瘍(膵管内乳頭粘液性腫瘍、内分泌腫瘍など) 良性疾患 ・肝嚢胞 ・胆石症 他、ご不明な点がございましたら、ご相談ください。 |
肝臓がん
■基礎知識■
- 肝臓のかたちとはたらき
肝臓は腹部の右上にあり、成人で800~1200gと体内最大の臓器です。肝臓の主な役割は、食事から吸収した栄養分を取り込んで体に必要な成分に変えることや体内で作られた有害物質や体外から摂取された有害物質を解毒し、排泄することです。また、脂肪の消化を助ける胆汁も作ります。 - 肝臓がんとは
肝臓がんには肝臓の細胞ががん化した肝細胞がんと、胆管の細胞ががん化した肝内胆管がんがあります。ここでは肝細胞がんについて解説していきます。 - 発生要因
従来、肝臓がんの発生する主な原因はB型やC型のウイルス性肝炎、肝硬変でした。これらのウイルスによって肝細胞の炎症と再生が繰り返され、遺伝子変異が積み重なりがんになると考えられています。しかしながら、近年、ウイルス性肝炎のない患者様の肝臓がんが増えています。その要因として脂肪肝が注目されています。
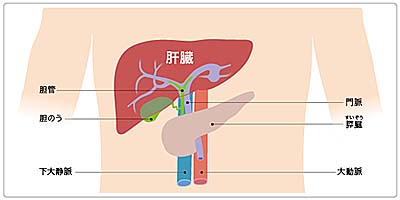
肝臓と周辺の臓器の構造
出典 国立がん研究センターがん情報サービス
■症状■
- 肝臓は沈黙の臓器と呼ばれ、炎症やがんがあっても初期には自覚症状はほとんどありません。
- 健康診断などで肝機能の異常や肝炎ウイルスの感染などが指摘された際には受診するようにしましょう。
- 肝臓がんが進行した場合には腹部のしこり、圧迫感、痛みなどを訴える人がいます。
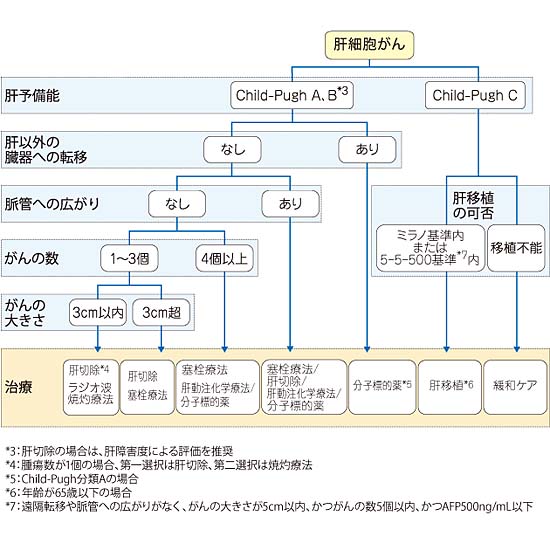
■治療法■
肝臓がんの治療は肝切除、ラジオ波焼灼療法(RFA)、肝動脈化学塞栓療法(TAE)が中心です。また肝臓の状態やがんの進行具合によっては分子標的薬による薬物療法や、肝移植、放射線治療などを選択します。それぞれの治療の長所や短所を説明しながら、個々の患者様に適切な治療を提案していきます。
出典 国立がん研究センターがん情報サービス
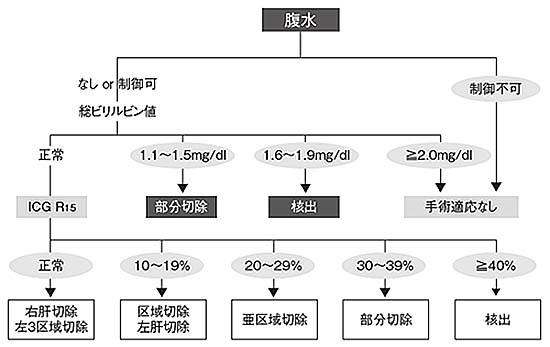
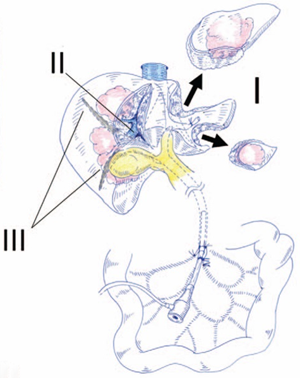
■手術■
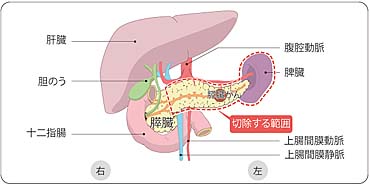
腫瘍の場所や個数、大きさ、肝臓の機能によって切除する範囲を決定します。術式の決定には手術前にICG検査(青い色素を注射して肝機能を調べる検査)の結果を参考にしています。例えば、区域切除や左肝切除では肝臓の約1/3程度、亜区域切除では肝臓の約1/6の切除になります。
出典 国立がん研究センターがん情報サービス
胆道がん
■基礎知識■
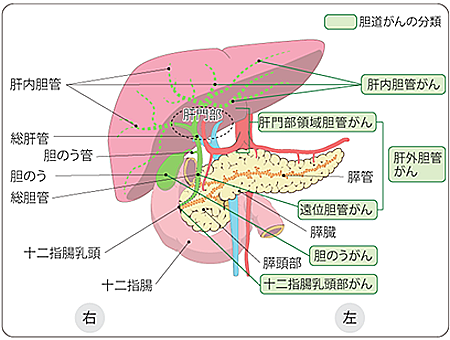
- 胆道のかたちとはたらき
胆管は肝臓の中に張り巡らされた細い管として始まり、合流しながら次第に太くなって総肝管、総胆管となります。最終的に膵管と合流して十二指腸につながります。胆道は胆管、胆嚢、十二指腸乳頭という3か所の部分にわかれます。胆道は肝臓でつくられる胆汁という消化液を腸に送る働きをしています。 - 胆道がんとは
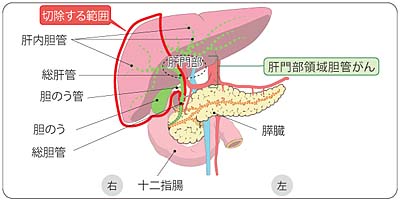
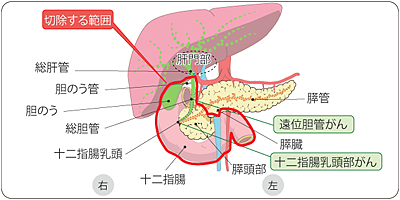
胆道がんは胆道にできるがんの総称で、発生した部位によって肝内胆管がん、肝外胆管がん(肝門部領域胆管癌、遠位胆管がん)に分類されます。 - 発生要因
膵胆管合流異常などが胆嚢がんを発生するリスクを高めることがわかっています。また印刷工場で使用される化学物質ジクロロメタン、1.2-ジクロロプロパンへの高濃度曝露が胆管がんを発生するリスクを高めると考えられています。その他の胆道がんについては、危険因子はわかっていません。
出典 国立がん研究センターがん情報サービス
■症状と解決法■
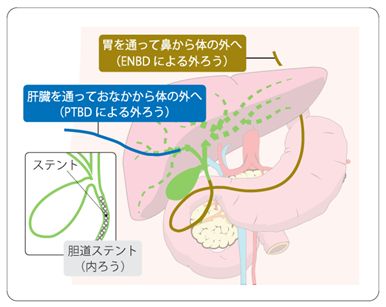
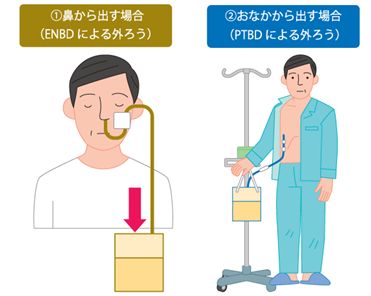
胆道がんの症状には黄疸(皮膚や白目が黄色くなること)、右わき腹の痛み、体重減少などがあります。黄疸は胆管内部ががんによって狭くなることで、ビリルビンを含む胆汁が血液の中に流れ込むことによって起こります。黄疸に対して、とどこおった胆汁を通すための処置が必要で、このことを胆道をドレナージするといいます。
出典 国立がん研究センターがん情報サービス
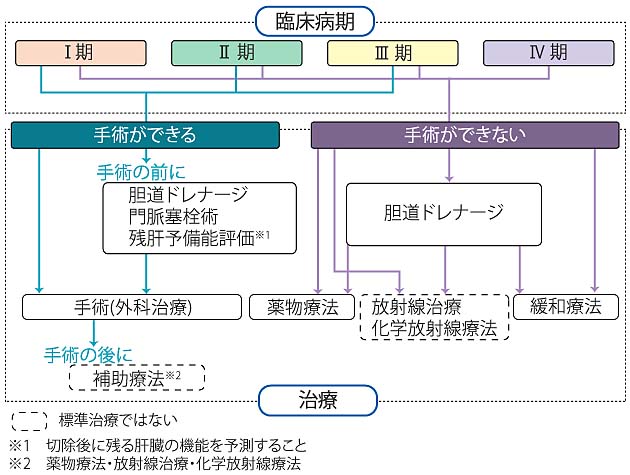
■治療法■
胆道がんの治療法には、手術、薬物療法、放射線治療があります。胆道がんでは、手術が最も有効であると考えられています。そのため、まず手術できるかどうかを検討し、できない場合には薬物療法を中心とした治療を行います。
■手術法■
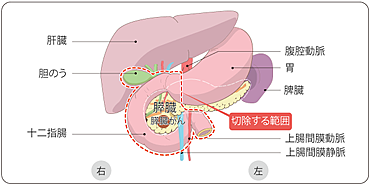
手術はがんによって狭くなった胆管を取り除くことが目的に行いますが、できる場所によって術式は変わります。胆管といっしょに膵臓や十二指腸を切除(膵頭十二指腸切除)したり、肝臓切除(胆管切除)を行ったりします。
出典 国立がん研究センターがん情報サービス
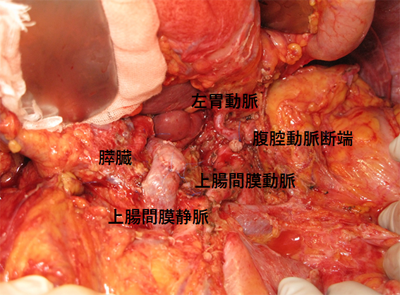
膵臓がん
■基礎知識■
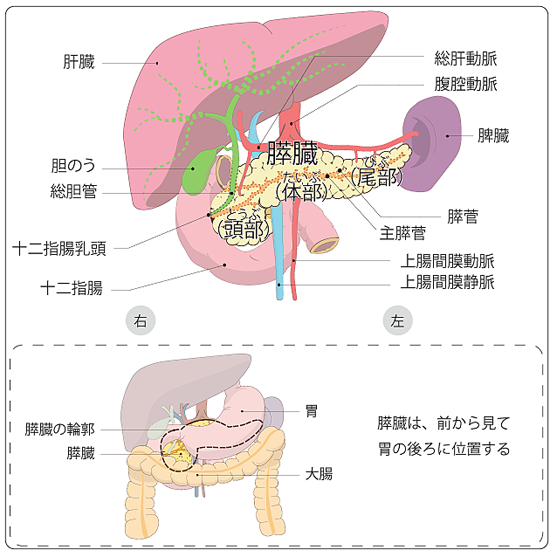
- 膵臓のかたちと働き
膵臓は胃の後ろで大動脈の前にあり、ステッキのような形をしています。膵液を分泌する外分泌機能と、インスリンなどのホルモンを分泌する内分泌機能の2つの役割があります。 - 膵臓がんとは
多くは膵管の細胞から発生し、浸潤性膵管癌と呼ばれます。その他膵管内乳頭粘液性腫瘍や神経内分泌腫瘍などがありますが、ここでは浸潤性膵管癌について説明していきます。 - 発生要因
血縁のある家族に膵臓がんになった人がいること、糖尿病、慢性膵炎、膵管内乳頭粘液腫瘍(IPMN)にかかっていること、喫煙などが発生リスクを高めることが分かっています。
■症状■
- 膵臓はがんが発生しても症状がでにくく、早期の発見は簡単ではありません。
- 進行してくると腹痛、食欲不振、腹部膨満感、黄疸、体重減少、腰や背中の痛みが起こります。
- その他、急な糖尿病の発症や悪化がみられることがあり、膵臓がんを見つけるきっかけになることもあります。
■治療法■
膵臓がんの治療には手術、薬物療法、放射線治療があります。がんが切除できる場合には、手術のみ、もしくは手術と薬物療法、放射線治療を組み合わせた治療(集学的治療)を行います。切除できない場合には、主に薬物療法や放射線治療を組み合わせた治療を行います。
出典 国立がん研究センターがん情報サービス
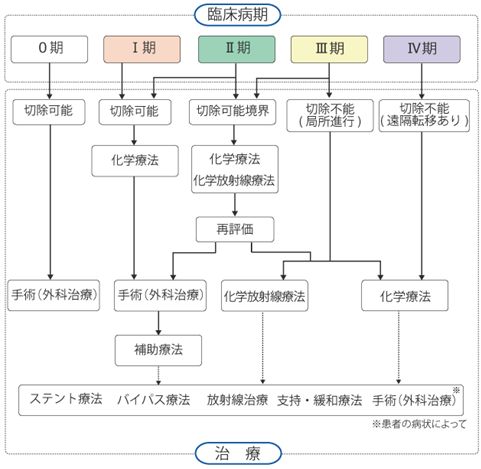
■手術■
腫瘍の広がりや転移によって切除可能膵癌、切除可能境界型膵癌、切除不能膵癌に分類されます。腫瘍の場所によって切除する範囲は変わります。切除可能膵癌に対しては、手術の前に8週間ぐらい抗癌剤治療(術前化学療法)をした後に切除を行います。切除境界型膵癌に対しては、抗がん剤治療(術前化学療法)を行い、反応をみながら切除の時期を決定します。局所進行切除不能膵癌に対しては、抗がん剤治療を行い、切除の可能性を追求します。
出典 国立がん研究センターがん情報サービス
胆石症
■胆石外来■
胆石外来についてはこちらから
腹腔鏡下肝胆膵手術①
腹腔鏡下肝胆膵手術②
ロボット支援膵切除術
ヘルニア手術
鼠径(そけい)部ヘルニア
当院では、鼠経部ヘルニア(いわゆる脱腸)に対する手術を多数行っています。
鼠径部を5cm程度切って行う従来の手術に加えて、より小さい傷でできる腹腔鏡手術も積極的に行っています。 他にご病気を抱えているご高齢の方でも、しっかりと術前評価を行い、安全な手術法をおすすめしています。鼠経ヘルニアでお悩みの方は、いつでもご相談ください。
■症状■
下腹部の足の付け根辺りが膨らむ病気で、不快感や痛みを伴ったり、だんだん大きくなったりします。おなかに力を入れた時には膨らみ、手で押したり寝る姿勢になったりすると小さくなります。 危険な症状は、嵌頓(かんとん)という状態で、膨らみが硬くなって元に戻らなくなり、強い痛みやお腹全体の症状を伴います。緊急手術が必要になったり、膨らみの中の内臓が腐ってしまったりすることがあります。
■治療■
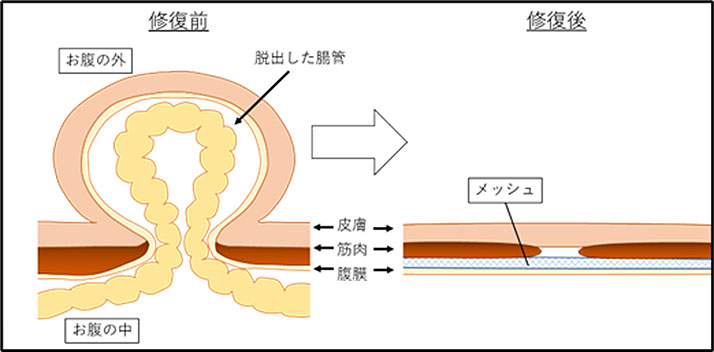
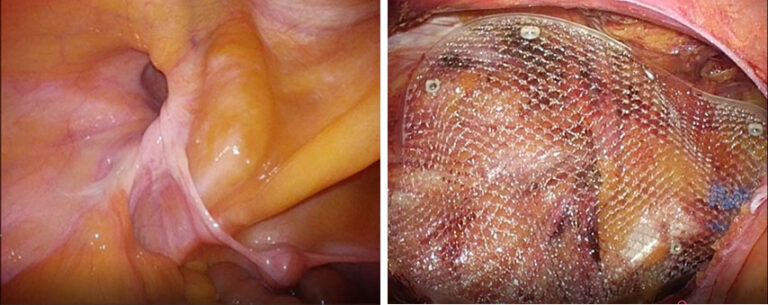
治療薬はなく、治すには手術が必要です。 脱出しているヘルニアの中身(小腸や脂肪など)をおなかの中に収めて、ヘルニアの出口を閉じる手術を行います。 現在大半の手術では、ヘルニアになったお腹の壁に補強のシートを埋め込む『メッシュ法』で行われています。
■手術■
①鼠径部切開法
下腹部を5cm程切って、お腹の外側からヘルニアを修復する手術です。
②腹腔鏡手術(*1)TAPP法、*2)TEP法)
*1)TAPP: transabdominal preperitoneal approach *2)TEP: totally extraperitoneal approach
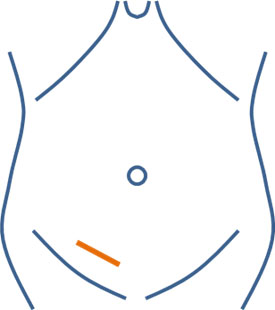
臍を含めた1~3ヵ所程度の小さい傷で、お腹の内側からヘルニアを修復する手術です。
臍の傷は小さく、目立ちにくい特徴があります
TAPP法では、お腹の内側からヘルニアを確認し、メッシュを用いて修復します
■ヘルニア外来■
ヘルニア外来についてはこちらから
診療実績
臨床研究
業績
当科の取り組み
女性が活躍できる外科を目指して
- 肝胆膵外科は手術時間が長く、体力的にも厳しい仕事ですが、女性外科医にも働きやすい環境を目指しています。やる気のある方を全力で応援します。
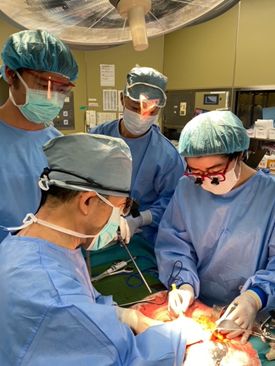
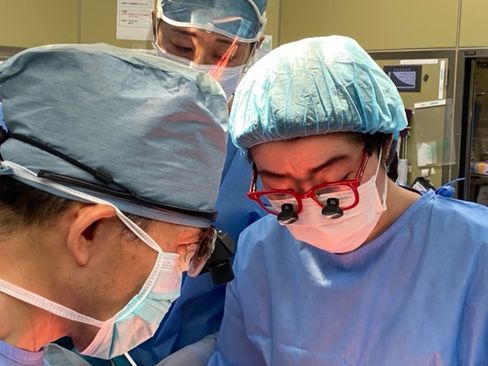
あきらめない外科
症例
残肝容積の小さい症例に対して、門脈右枝塞栓術と腹腔鏡下肝離断を併用した手術を先行し、二期的に右肝切除、肝部分切除術を行い、術後肝不全なく経過しました。
腹腔鏡下での処置を加えたことで、肝再生が促進され、短期間での残肝容積の増大が認められました。
Partial TIPE ALPPS for Perihilar Cancer.
Sakamoto Y, Matsumura M, Yamashita S, Ohkura N, Hasegawa K, Kokudo N.
Ann Surg. 2018 Feb;267(2)
充実したスタッフと協力体制
- 東京大学肝胆膵外科から派遣された医師を中心に、4人の肝胆膵外科医による丁寧な手術、きめ細かい術後管理を行っています。
- 豊富な人員により退院後もしっかりとケアします。
- 消化器内科と連携し、検査や抗癌剤治療を行っています。また放射線科の協力のもと、ドレナージや門脈塞栓術を行っています。
- 全ての悪性疾患の手術に肝胆膵外科高度技能医が参加します。
- 全国でも有数の専門施設である順天堂大学肝胆膵外科から腹腔鏡手術の講師を招聘し、技術の向上に努めています。
- 防衛医大病院と外科専攻医の交流を行っております。
シームレスな外科
- 長年、当科を支えてきた先生方に、退職後も外来診療に携わって頂いています。現職の外科医に面識がない先生方も、安心して患者様をご紹介下さい。
- 全ての曜日で紹介患者の対応は可能です。
- 温故知新の精神で、先人の知恵や経験を借りながら、新しいことにも積極的に挑戦しています。
お知らせ
当科の掲載情報
- 当院広報誌 HOT times(ほっとタイムズ)Vol.51の特集で「肝胆膵外科」が掲載されました。
- 当院広報誌 ほっとタイムズ(Vol.49)各診療科のご紹介のコーナーで「消化器外科」が掲載されました。
- 当院広報誌 ほっとタイムズ(Vol.45) の教えてドクターQ&Aで「胃がんについて」が掲載されました。
- 当院広報誌 ほっとタイムズ(Vol.40)の特集で「消化器外科」が掲載されました。
外科専攻医募集
- 当院では虫垂炎、ヘルニア、胆石症に対する手術をはじめ、腹腔鏡下手術(ロボット手術)、高難度外科手術を含む、非常に多くの手術を行っています。緊急手術も多く、外科手術の基礎から、悪性腫瘍に対する多様な術式まで、幅広く学ぶことができます。
- 内視鏡外科技術認定医1名、肝胆膵外科高度技能医1名が在籍しており、資格取得に必要な指導体制も整っています。専攻医の数に対して、指導医の数が充足していることで、行き届いた指導が可能です。
- スタッフは各専門臓器を持ちつつ、医局や出身大学の垣根を越えて、風通しの良い雰囲気で、仕事できるように気を配っています。
- 都心からは少し離れますが、仕事に集中できる環境で、沢山の症例を経験することができます。興味のある方はご連絡下さい。
外科専攻医募集